Den bærbare cardioverter-defibrillator: Et liv (vest) af kontrovers

USA Food and Drug Administration (FDA) godkendte i 2001 et medicinsk udstyr efter dets afgørende kliniske forsøg påvist sikkerhed og effektivitet hos fem ud af syv patienter, der fik behandling.1 I mere end et årti viste virkelige observationsstudier med det beskrevne medicinske udstyr varierende fortolkninger af nytte.
I 2018, 17 år efter FDA-godkendelse, afslørede resultaterne fra det første randomiserede kontrollerede forsøg med det medicinske udstyr negative resultater.2 Den dag i dag er dette medicinske udstyr fortsat ordineret, og i visse institutioner er det blevet standarden for pleje. Dette er historien om LifeVest®, den eneste FDA-godkendte bærbare cardioverter-defibrillator (WCD), der er angivet for at reducere risikoen for pludselig hjertedød (SCD) hos patienter med reduceret venstre ventrikulær ejektionsfraktion (LVEF), der har lidt et akut hjerteinfarkt (AMI).
En ICDs rolle i den umiddelbare post-AMI-indstilling hos patienter med en LVEF ≤35-40% er tidligere blevet undersøgt i to randomiserede kontrollerede forsøg (DINAMIT og IRIS) .3, 4 I DINAMIT var der en signifikant lavere hyppighed af SCD hos patienter randomiseret til ICD end ingen ICD (4% vs. 8%; p = 0,009), men der var en signifikant højere hyppighed af ikke-SCD-dødsfald i ICD-gruppen end i ingen ICD-gruppe (15% vs. 9%; p = 0,02). Tilsvarende i IRIS var der en signifikant lavere frekvens af SCD hos patienter randomiseret til ICD end ingen ICD (6% vs. 13%; p = 0,049), men der var en signifikant højere frekvens af ikke-SCD-dødsfald i ICD-gruppen end i ingen ICD-gruppen (15% vs. 9%; p = 0,001).
Selvom ICDer var forbundet med en lavere risiko for SCD i disse randomiserede forsøg, blev dette udlignet af foreningen med en høj risiko af begivenheder, der ikke er SCD. Som et resultat anbefaler nuværende retningslinjer fra ACC / AHA / HRS ICD-implantation til primær forebyggelse af SCD i denne population efter en 40-dages periode med retningslinjerettet medicinsk behandling (eller 90-dages periode med retningslinjerettet medicinsk behandling, hvis revaskularisering er udført) (figur 1) .5
figur 1: primær forebyggelse af SCD hos patienter med iskæmisk hjertesygdom
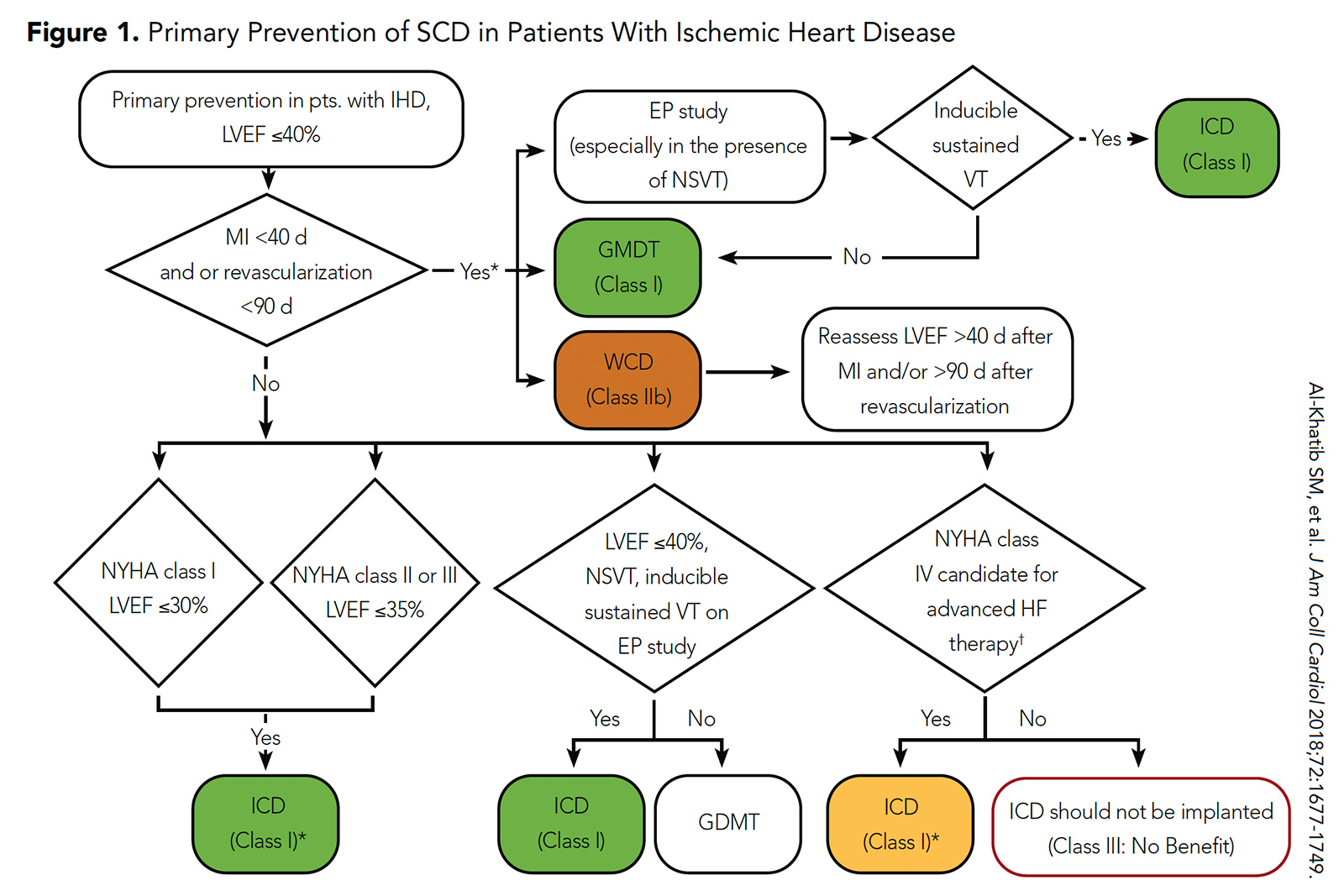 Klik på billedet ovenfor for en større visning.
Klik på billedet ovenfor for en større visning. Figur 2: 2017 ACC / AHA / HRS-retningslinje til bærbar cardioverter-defibrillator Brug
 Klik på billedet ovenfor for en større visning.
Klik på billedet ovenfor for en større visning.
Risikoen for SCD i den umiddelbare post-AMI periode er dog højest i de første 30 dage. VALIANT-studiet indskrev 14.609 patienter med en LVEF ≤40% efter AMI og viste, at 7% af patienterne oplevede pludselig død eller hjertestop i en to-årig opfølgningsperiode. En alarmerende 19% af disse dødsfald forekom de første 30 dage efter AMI, og risikoen var højest hos patienter med en LVEF ≤30% (2,3% pr. Måned) .6
Taget sammen med resultaterne af DINAMIT og IRIS viste resultaterne fra VALIANT behovet for en ikke-ICD-strategi for at beskytte patienter mod forekomsten af SCD. WCD, som allerede var FDA-godkendt på tidspunktet for disse forsøg, syntes at være den perfekte løsning.
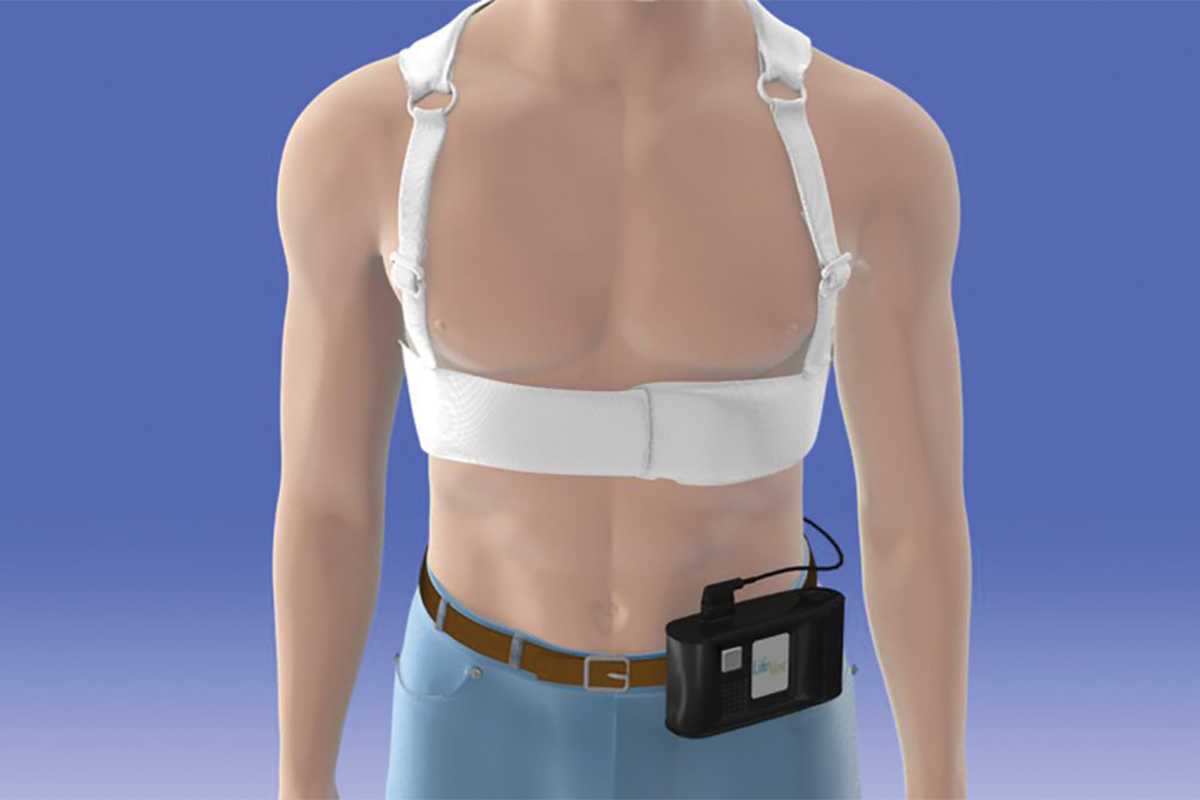
Den aktuelt tilgængelige version af WCD er LifeVest fra Zoll Medical Corporation.7 Enheden består af en brystbeklædning med to defibrillatorpuder placeret lodret langs ryggen, et frontbælte indeholdende en vandret placeret defibrillatorpude med elektroder, der registrerer hjerterytmen, og en lille monitorboks, der registrerer rytmerne og indeholder batteriet. Når den er aktiveret, kan LifeVest give patienten tre mulige alarmer: en gongalarm, der indikerer opmærksomhed, kræves til monitorboksen; en vibrationsalarm, der indikerer en letal arytmi, er blevet detekteret, og at WCD-behandlingssekvensen aktiveres; og en sirenealarm, der indikerer, at et chok er nært forestående. Umiddelbart før afgivelsen af chokket frigøres en blå gel fra de tre defibrilleringspuder på patienten for at forbedre kontakten til elektrisk ledning. Den chokerende vektor er mellem defibrillatorpuderne på bagsiden og defibrillatorpuden i frontbæltet.
Den virkelige oplevelse med WCD er beskrevet i adskillige undersøgelser offentliggjort fra 2001 til 2018. En af de de største undersøgte patientkohorter omfattede 8.453 patienter fra Zoll-registret. I alt modtog 133 patienter (1,6%) 309 passende chok, hvor 91% af chokene med succes gendannede patienten fra en ventrikulær takyarytmi (84% hos ikke-vaskulariserede patienter og 95% hos revaskulariserede patienter). Mediantiden fra AMI til chok var 16 dage, og 75% af chokene opstod i måneden efter AMI.8
Den længe ventede VEST-undersøgelse blev præsenteret som et sent klinisk forsøg af hovedforfatteren Jeffrey E. Olgin, MD, FACC, ved ACC.18, og til sidst offentliggjort i New England Journal of Medicine.Målet med VEST-studiet var at bestemme effekten af WCD i perioden før ICDer er indikeret hos patienter, der har haft en MI og har nedsat LVEF. I løbet af en næsten ti-årig tilmeldingsperiode randomiserede forsøget 2.302 patienter med AMI og en LVEF ≤35% i et 2: 1-forhold til WCD versus ingen WCD. Analysen blev udført på en hensigtsmæssig måde at behandle.
Resultaterne fra VEST var bemærkelsesværdige uden nogen signifikant forskel i det primære sammensatte resultat af pludselig død eller død fra ventrikulær takykardi eller ventrikelflimmer efter 90 dage (arytmisk død), som forekom hos 1,6% af patienterne i WCD-gruppen og hos 2,4% af patienterne i gruppen, der ikke var WCD (relativ risiko, 0,66; 95% konfidensinterval, 0,37-121; p = 0,18).
Især 43 patienter (2,8%) i WCD-gruppen havde aldrig en enhed, og 20 patienter (2,6%) i gruppen, der ikke var WCD, modtog enheden uden for undersøgelsen; 10 patienter i WCD-gruppen (0,7%) og 15 patienter i gruppen, der ikke var WCD (1,5%), mistede opfølgningen, og to patienter i hver gruppe (5% i alt) havde utilstrækkelige data til at bestemme årsagen til pludselig død. Forfatterne udtrykte bekymring for, at manglende overholdelse af at bære WCD i WCD-gruppen kan have reduceret effekten af undersøgelsen, da den forventede WCD-slidtid på 70% kun blev opfyldt i de første to uger af forsøget. I sidste ende blev VEST-forsøget betragtet som en negativ undersøgelse af WCDs evne til signifikant at reducere risikoen for SCD i dets målpopulation.2
De negative resultater syntes imidlertid ikke at afskrække WCD-brug og i stedet opfordrede forskere til at udfordre sine fund. Den største tilgængelige metaanalyse af 28 undersøgelser med 33.242 patienter (inklusive VEST-forsøgets interventionelle arm) fra 2001-2018 afslørede, at passende WCD-behandlinger, passende WCD-chok og upassende WCD-chok forekom med en hastighed på 7/100-personer , Henholdsvis 5/100 personer og 2/100 personer over en periode på tre måneder.
I denne metaanalyse oplevede patienter med iskæmisk kardiomyopati, ikke-iskæmisk kardiomyopati og blandet kardiomyopati passende WCD behandlinger med en hastighed på henholdsvis 8/100-personer, 6/100-personer og 3/100-personer over en periode på tre måneder. Sammenlignet med patienter med iskæmisk kardiomyopati i VEST udviste patienter med iskæmisk kardiomyopati i ikke-VEST-kohorten en højere forekomst af passende WCD-behandling (11/100 personer vs. 1/100 personer over tre måneder). Når man undersøgte mønsteret for WCD-recept, gjorde forfatterne den interessante observation, at den løbende brug af WCD “sandsynligvis er drevet af SCDs finalitet og dels af frygt for retssager, på trods af manglen på data til støtte for det.” 9
Den anden af disse undersøgelser undersøgte dødeligheden og omkostningerne forbundet med WCD-brug hos 16.935 patienter fra Medicare-kravdata. Brug af WCD var forbundet med en signifikant reduktion i et års dødelighed efter AMI (19,8% vs. 11,5%; p = 0,017), og denne 8,3% reduktion i absolut dødelighed svarede til et inkrementelt omkostningseffektivitetsforhold (ICER) på $ 12.373,11 Med andre ord koster brugen af WCD $ 12.373 for at redde et liv det første år efter AMI. I henhold til ACC / AHA-erklæringen om omkostnings- / værdimetode i retningslinjer for klinisk praksis og præstationsforanstaltninger ville ICER for WCD blive klassificeret som en ressource med høj værdi (ICER 12
Selvom rejsen til WCD-accept har været kredsløb, har det tjent sin plads på den korte liste over moderne, livreddende medicinsk udstyr. I den seneste 2017 ACC / AHA / HRS-retningslinje har brugen af en WCD efter AMI hos patienter med en LVEF ≤35% følgelig været fået en IIb-anbefaling (figur 2) .5
Som alle behandlinger er WCD mest effektiv, når den bruges som ordineret, men dette kræver kontinuerlig overholdelse i op til 90 dage samt konstant opmærksomhed over for de forskellige enhedsalarmer, der kan blive aktiveret til enhver tid. Udviklingen er i gang for at forbedre beklædningsgenstande, skærme og den samlede patientoplevelse, men overholdelse vil sandsynligvis begrænse patientpopulationen, der rent faktisk vil drage fordel af denne besværlige enhed. I mellemtiden forbliver den op t o kardiologen til at beslutte, hvilke patienter der er de mest passende kandidater til ikke kun at modtage LifeVest, men også bære den.

Denne artikel er skrevet af Edward Chu, MD, (@Ed_Chu_MD), elektrofysiologi-stipendiat i træning (FIT) ved Mount Sinai Medical Center i New York.
- Feldman AM, Klein H, Tchou P, et al. WEARIT efterforskere og koordinatorer; BIROAD efterforskere og koordinatorer. Brug af en bærbar defibrillator til afslutning af takyarytmier hos patienter med høj risiko for pludselig død: resultater af WEARIT / BIROAD. Pacing Clin Electrophysiol 2004; 27 (1): 4-9.
- Olgin JE, Pletcher MJ, Vittinghoff E, et al. VEST-efterforskere. Bærbar cardioverter-defibrillator efter hjerteinfarkt.N Engl J Med 2018; 379: 1205-15.
- Hohnloser SH, Kuck KH, Dorian P, et al; DINAMIT Efterforskere. Profylaktisk brug af en implanterbar cardioverter-defibrillator efter akut hjerteinfarkt. N Engl J Med 2004; 351: 2481-8.
- Steinbeck G, Andresen D, Seidl K, et al; IRIS efterforskere. Implantation af defibrillator tidligt efter myokardieinfarkt. N Engl J Med 2009; 361: 1427-36.
- Al-Khatib SM, Stevenson WG, Ackerman MJ, et al. 2017 AHA / ACC / HRS-retningslinje til behandling af patienter med ventrikulær arytmi og forebyggelse af pludselig hjertedød: Sammendrag: En rapport fra American College of Cardiology / American Heart Association Task Force om retningslinjer for klinisk praksis og Heart Rhythm Society. J Am Coll Cardiol 2018; 72: 1677-1749.
- Solomon SD, Zelenkofske S, McMurray JJ, et al. Valsartan i akut myokardieinfarktundersøgelse (VALIANT) efterforskere. Pludselig død hos patienter med hjerteinfarkt og dysfunktion i venstre ventrikel, hjertesvigt eller begge dele. N Engl J Med 2005; 352: 2581-8.
- Zoll LifeVest. Zoll Medical Corporation. Tilgængelig her Adgang til 13. september 2020.
- Epstein AE, Abraham WT, Bianco NR, et al. Brugbar cardioverter-defibrillator til patienter, der opfattes at have høj risiko tidligt post-myokardieinfarkt. J Am Coll Cardiol 2013; 62: 2000-7.
- Masri A, Altibi AM, Erqou S, et al. Bærbar kardioverter-defibrillatorbehandling til forebyggelse af pludselig hjertedød: En systematisk gennemgang og metaanalyse. JACC Clin Electrophysiol 2019; 5: 152-61.
- Olgin JE, Lee BK, Vittinghoff E, et al. Virkningen af bærbar cardioverter-defibrillatoroverensstemmelse på resultaterne i VEST-forsøget: Asbehandlede og protokolanalyser. J Cardiovasc Electrophysiol 2020; 31: 1009-18.
- Clark MA, Szymkiewicz SJ, Volosin K. Dødelighed og omkostninger forbundet med bærbare cardioverter-defibrillatorer efter akut myokardieinfarkt: En retrospektiv kohortanalyse af data om medicare-krav. J Innov Card Rhythm Manag 2019; 10: 3866-73.
- Anderson JL, Heidenreich PA, Barnett PG, et al; ACC / AHA Task Force for Performance Measures; ACC / AHA taskforce om retningslinjer for praksis. ACC / AHA-erklæring om omkostnings- / værdimetode i retningslinjer for klinisk praksis og præstationsmål: en rapport fra American College of Cardiology / American Heart Association Task Force on Performance Measures og Task Force on Practice Guidelines. J Am Coll Cardiol 2014; 63: 2304-22.
Kliniske emner: Arytmier og klinisk EP, SCD / ventrikulær arytmi
Nøgleord: ACC-publikationer, Cardiology Magazine, United States Food and Drug Administration, Device Approval, Ventrikelfibrillering, Incidens, Slagvolumen, Risiko, Tillidsintervaller, Medicare, Omkostninger -Benefit Analysis, Vibration, Follow-up Studies, Goals, Intention to Treat Analysis, Lost to Follow-Up, Standard of Care
< Tilbage til oversigter