Gallestein
Hva er gallestein?
Gallestein er harde partikler som utvikler seg i galleblæren. Galleblæren er et lite, pæreformet organ som ligger i øvre høyre mage – området mellom brystet og hoftene – under leveren.
Gallestein kan variere i størrelse fra sandkorn til golfball. Galleblæren kan utvikle en enkelt stor gallestein, hundrevis av små steiner, eller både små og store steiner. Gallestein kan forårsake plutselig smerte i øvre høyre del av magen. Denne smerten, kalt galleblæreanfall eller galle kolikk, oppstår når gallestein blokkerer kanalene i galleveiene.
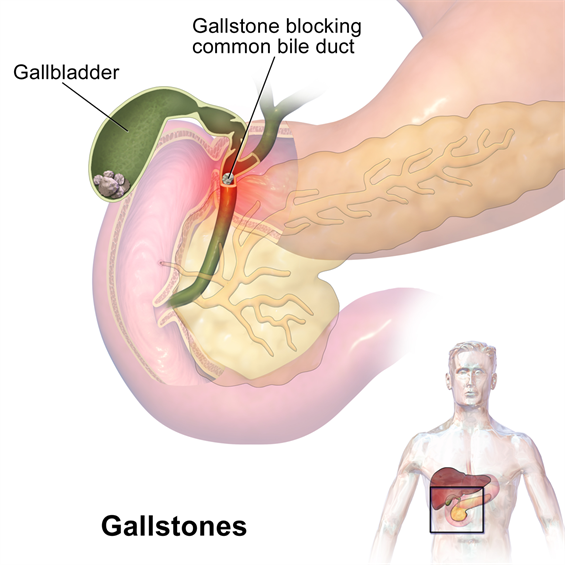
Av BruceBlaus (Eget arbeid), via Wikimedia Commons
Hva er galleveien?
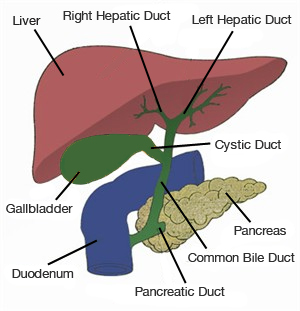
Galleveien består av galleblæren og gallegangene. Gallegangene fører galle og andre fordøyelsesenzymer fra leveren og bukspyttkjertelen til tolvfingertarmen – den første delen av tynntarmen.
Leveren produserer galle – en væske som fører giftstoffer og avfallsprodukter ut av kroppen og hjelper kroppen å fordøye fett og de fettløselige vitaminene A, D, E og K. Galle består hovedsakelig av kolesterol , gallsalter og bilirubin. Bilirubin, et rødgult stoff, dannes når hemoglobin fra røde blodlegemer brytes ned. Mest bilirubin skilles ut gjennom galle.
Galle-traktaten
Galgen kanaler i galleveiene inkluderer leverkanaler, den vanlige gallegangen, bukspyttkjertelkanalen og den cystiske kanalen. Galleblæren lagrer galle. Spising signaliserer galleblæren om å trekke seg sammen og tømme galle gjennom den cystiske kanalen og den vanlige gallegangen inn i tolvfingertarmen for å blande seg med mat.
Hva forårsaker gallestein?
Ubalanse i stoffene som utgjør galle forårsaker gallestein. Gallestein kan dannes hvis galle inneholder for mye kolesterol, for mye bilirubin eller ikke nok gallesalter. Forskere forstår ikke helt hvorfor disse ubalansene oppstår. Gallestein kan også dannes hvis galleblæren ikke tømmes helt eller ofte nok.
De to typene gallestein er kolesterol og pigmentsteiner:
- Kolesterolstein, vanligvis gulgrønne i fargen, består hovedsakelig av herdet kolesterol. I USA er mer enn 80 prosent av gallestein kolesterolstein.1
- Pigmentsteiner, mørke i fargen, er laget av bilirubin.
Hvem er i fare for gallestein?
Enkelte mennesker har høyere risiko for å utvikle gallestein enn andre: 2
- Kvinner har større sannsynlighet for å utvikle gallestein enn menn. Ekstra østrogen kan øke kolesterolnivået i galle og redusere sammentrekninger i galleblæren, noe som kan føre til dannelse av gallestein. Kvinner kan ha ekstra østrogen på grunn av graviditet, hormonerstatningsterapi eller p-piller.
- Det er mer sannsynlig at personer over 40 år utvikler gallestein enn yngre mennesker.
- Personer med familiehistorie av gallestein har høyere risiko.
- Amerikanske indianere har genetiske faktorer som øker mengden kolesterol i gallen. Amerikanske indianere har faktisk den høyeste andelen gallestein i USA – nesten 65 prosent av kvinnene og 30 prosent av mennene har gallestein.
- Meksikanske amerikanere har høyere risiko for å utvikle gallestein.
Andre faktorer som påvirker en persons risiko for gallestein inkluderer2
- Fedme. Folk som er overvektige, særlig kvinner, har økt risiko for å utvikle gallestein. Fedme øker mengden kolesterol i galle, noe som kan forårsake steindannelse.
- Raskt vekttap. Når kroppen bryter ned fett under langvarig faste og raskt vekttap, skiller leveren ekstra kolesterol ut i galle. Raskt vekttap kan også forhindre at galleblæren tømmes ordentlig. Diett med lavt kaloriinnhold og bariatrisk kirurgi – kirurgi som begrenser mengden mat en person kan spise eller fordøye – fører til raskt vekttap og økt risiko for gallestein.
- Kosthold. Forskning antyder at dietter med høyt kaloriinnhold og raffinerte karbohydrater og lite fiber øker risikoen for gallestein. Raffinerte karbohydrater er korn behandlet for å fjerne kli og kim, som inneholder næringsstoffer og fiber. Eksempler på raffinerte karbohydrater inkluderer hvitt brød og hvit ris.
- Visse tarmsykdommer. Sykdommer som påvirker normal opptak av næringsstoffer, som Crohns sykdom, er assosiert med gallestein.
- Metabolsk syndrom, diabetes og insulinresistens. Disse forholdene øker risikoen for gallestein. Metabolisk syndrom øker også risikoen for gallesteinskomplikasjoner. Metabolisk syndrom er en gruppe egenskaper og medisinske tilstander knyttet til overvekt eller overvekt som setter mennesker i fare for hjertesykdom og type 2-diabetes.
Mer informasjon om disse tilstandene er gitt i NIDDK helseemne, insulinresistens og prediabetes.
Pigmentsteiner har en tendens til å utvikle seg hos mennesker som har
- skrumplever – en tilstand der leveren langsomt forverres og svikter på grunn av kronisk eller langvarig skade
- infeksjoner i gallegangene
- alvorlige hemolytiske anemier — tilstander der røde blodlegemer kontinuerlig brytes ned, slik som sigdcelleanemi
Hva er symptomer og komplikasjoner av gallestein?
Mange mennesker med gallestein har ikke symptomer. Gallestein som ikke forårsaker symptomer kalles asymptomatiske eller stille gallestein. Stille gallestein forstyrrer ikke funksjonen til galleblæren, leveren eller bukspyttkjertelen.
Hvis gallestein blokkerer gallegangene, øker trykket i galleblæren og forårsaker et galleblæreanfall. Smertene varer vanligvis fra 1 til flere timer. 1 Galleblæreanfall følger ofte etter tunge måltider, og de oppstår vanligvis om kvelden eller om natten.
Galleblæreanfall stopper vanligvis når gallestein beveger seg og ikke lenger blokkerer gallegangene. Imidlertid, hvis noen av gallegangene forblir blokkert i mer enn noen få timer, kan det oppstå komplikasjoner. Komplikasjoner inkluderer betennelse eller hevelse i galleblæren og alvorlig skade eller infeksjon i galleblæren, gallegangene eller leveren.
En gallestein som setter seg fast i den vanlige gallegangen nær tolvfingertarmen og blokkerer bukspyttkjertelen, kan forårsake gallesteinpankreatitt – betennelse i bukspyttkjertelen.
Venstre ubehandlet, blokkeringer av gallegangene eller bukspyttkjertelkanalen kan være dødelig.
Når skal en person snakke med helsepersonell om gallestein?
Folk som tror de har hatt et galleblæreanfall, bør varsle helsepersonell. Selv om disse angrepene vanligvis løser seg når gallestein beveger seg, kan komplikasjoner utvikles hvis gallegangene forblir blokkert.
Personer med noen av følgende symptomer under eller etter et galleblæreanfall bør oppsøke helsepersonell umiddelbart:
- magesmerter som varer mer enn 5 timer
- kvalme og oppkast
- feber – til og med lav feber – eller kulderystelser
- gulaktig hudfarge eller hvite i øynene, kalt gulsott
- te-farget urin og lyse avføring
Disse symptomene kan være tegn på alvorlig infeksjon eller betennelse i galleblæren, leveren eller bukspyttkjertelen.
Hvordan diagnostiseres gallestein?
En helsepersonell vil vanligvis bestille en ultralydundersøkelse for å diagnostisere gallestein. Andre bildebehandlingstester kan også brukes.
- Ultralydeksamen. Ultralyd bruker en enhet, kalt en svinger, som spretter trygge, smertefrie lydbølger av organer for å skape et bilde av strukturen. En spesialutdannet tekniker utfører prosedyren på en helsepersonells kontor, poliklinisk senter eller sykehus, og en radiolog – en lege som spesialiserer seg på medisinsk bildebehandling – tolker bildene. Anestesi er ikke nødvendig. Hvis gallestein er tilstede, vil de være synlige på bildet. Ultralyd er den mest nøyaktige metoden for å oppdage gallestein.
- Datastyrt tomografi (CT). En CT-skanning er en røntgen som produserer bilder av kroppen. En CT-skanning kan inkludere injeksjon av et spesielt fargestoff, kalt kontrastmiddel. CT-skanning bruker en kombinasjon av røntgenstråler og datateknologi for å lage tredimensjonale (3-D) bilder. CT-skanning krever at personen ligger på et bord som glir inn i en tunnelformet enhet der røntgenbildene tas. En røntgentekniker utfører prosedyren på et poliklinisk senter eller sykehus, og en radiolog tolker bildene. Anestesi er ikke nødvendig. CT-skanninger kan vise gallestein eller komplikasjoner, for eksempel infeksjon og blokkering av galleblæren eller gallegangene. CT-skanning kan imidlertid savne gallestein som er tilstede.
- Magnetic resonance imaging (MRI). MR-maskiner bruker radiobølger og magneter for å produsere detaljerte bilder av kroppens indre organer og bløtvev uten å bruke røntgenstråler. En spesialutdannet tekniker utfører prosedyren på et poliklinisk senter eller sykehus, og en radiolog tolker bildene. Anestesi er ikke nødvendig, selv om personer med frykt for trange rom kan få lett sedasjon. En MR kan inkludere injeksjon av kontrastmiddel. Med de fleste MR-maskiner ligger personen på et bord som glir inn i en tunnelformet enhet som kan være åpen eller lukket i den ene enden; noen nyere maskiner tillater personen å ligge i et mer åpent rom. MR kan vise gallestein i kanalene i galleveiene.
- Kololesintigrafi. Kolesintigrafi – også kalt en hydroksylimino-eddiksyre-skanning, HIDA-skanning eller hepatobiliær skanning – bruker et uskadelig radioaktivt materiale for å produsere bilder av galle systemet. I kolesintigrafi ligger personen på et eksamensbord og en helsepersonell injiserer en liten mengde uskadelig radioaktivt materiale i en vene i personens arm. Helsepersonell kan også injisere et stoff som får galleblæren til å trekke seg sammen.Et spesialkamera tar bilder av det radioaktive materialet når det beveger seg gjennom biliærsystemet. En spesialutdannet tekniker utfører prosedyren på et poliklinisk senter eller sykehus, og en radiolog tolker bildene. Anestesi er ikke nødvendig. Kolesintigrafi brukes til å diagnostisere unormale sammentrekninger av galleblæren eller hindring av gallegangene.
- Endoskopisk retrograd kolangiopankreatografi (ERCP). ERCP bruker en røntgen for å se på galle- og bukspyttkjertelkanalene. Etter lett bedøvet personen setter helsepersonell inn et endoskop – et lite, fleksibelt rør med et lys og et kamera på enden – gjennom munnen inn i tolvfingertarmen og gallegangene. Endoskopet er koblet til en datamaskin og videomonitor. Helsepersonell injiserer kontrastmiddel gjennom røret i gallegangene, noe som gjør at kanalene dukker opp på skjermen. Helsepersonell utfører prosedyren på et poliklinisk senter eller sykehus. ERCP hjelper helsepersonell med å finne den berørte gallegangen og gallesteinen. Steinen blir fanget i en liten kurv festet til endoskopet og fjernet. Denne testen er mer invasiv enn andre tester og brukes selektivt.
Helsepersonell bruker også blodprøver for å lete etter tegn på infeksjon eller betennelse i gallegangene, galleblæren, bukspyttkjertelen eller leveren. En blodprøve innebærer å trekke blod på helsepersonellets kontor eller kommersielle anlegg og sende prøven til et laboratorium for analyse.
Gallesteinsymptomer kan være lik de andre tilstandene, for eksempel blindtarmbetennelse, sår, pankreatitt og gastroøsofageal reflukssykdom.
Noen ganger blir det funnet stille gallestein når en person ikke har noen symptomer. For eksempel kan en helsepersonell legge merke til gallestein når han utfører ultralyd av en annen grunn.
Hvordan behandles gallestein?
Hvis gallestein ikke forårsaker symptomer, er behandling vanligvis ikke nødvendig. Imidlertid, hvis en person har et galleblæreanfall eller andre symptomer, vil en helsepersonell vanligvis anbefale behandling. En person kan bli henvist til en gastroenterolog – en lege som spesialiserer seg på fordøyelsessykdommer – for behandling. Hvis en person har hatt ett galleblæreanfall, vil flere episoder trolig følge.
Den vanlige behandlingen for gallestein er kirurgi for å fjerne galleblæren. Hvis en person ikke kan opereres, kan ikke-kirurgiske behandlinger brukes til å oppløse kolesterol gallestein. En helsepersonell kan bruke ERCP til å fjerne stein hos personer som ikke kan opereres eller for å fjerne steiner fra den vanlige gallegangen hos personer som er i ferd med å bli operert for å fjerne galleblæren.
Kirurgi
Kirurgi for å fjerne galleblæren, kalt kolecystektomi, er en av de vanligste operasjonene som utføres på voksne i USA.
Galleblæren er ikke et essensielt organ, noe som betyr at en person kan leve normalt uten galleblære. Når galleblæren er fjernet, strømmer galle ut av leveren gjennom lever og vanlige galleveier og direkte inn i tolvfingertarmen, i stedet for å bli lagret i galleblæren.
Kirurger utfører to typer kolecystektomi:
-
Laparoskopisk kolecystektomi. I en laparoskopisk kolecystektomi gjør kirurgen flere små snitt i magen og setter inn et laparoskop – et tynt rør med et lite videokamera festet. Kameraet sender et forstørret bilde fra innsiden av kroppen til en videomonitor, noe som gir kirurgen et nærbilde av organer og vev. Mens han ser på skjermen, bruker kirurgen instrumenter for å skille galleblæren forsiktig fra leveren, gallegangene og andre strukturer. Så fjerner kirurgen galleblæren gjennom en av de små snittene. Pasienter får vanligvis generell anestesi.
De fleste kolecystektomier utføres med laparoskopi. Mange laparoskopiske kolecystektomier utføres poliklinisk, noe som betyr at personen er i stand til å reise hjem samme dag. Normal fysisk aktivitet kan vanligvis gjenopptas om en uke.3
-
Åpen kolecystektomi. En åpen kolecystektomi utføres når galleblæren er sterkt betent, infisert eller arr fra andre operasjoner. I de fleste av disse tilfellene er åpen kolecystektomi planlagt fra starten. Imidlertid kan en kirurg utføre en åpen kolecystektomi når problemer oppstår under en laparoskopisk kolecystektomi. I disse tilfellene må kirurgen bytte til åpen kolecystektomi som et sikkerhetstiltak for pasienten.
For å utføre en åpen kolecystektomi skaper kirurgen et snitt på ca. 4 til 6 inches langt i magen for å fjerne galleblæren.4 Pasienter får vanligvis generell anestesi. Gjenoppretting fra åpen kolecystektomi kan kreve at noen mennesker blir på sykehuset i opptil en uke. Normal fysisk aktivitet kan vanligvis gjenopptas etter omtrent en måned.3
Et lite antall mennesker har mykere og hyppigere avføring etter fjerning av galleblæren fordi galle strømmer oftere i tolvfingertarmen. Endringer i tarmvaner er vanligvis midlertidige; de bør imidlertid diskuteres med helsepersonell.
Selv om komplikasjoner fra galleblærekirurgi er sjeldne, er den vanligste komplikasjonen skade på gallegangene. En skadet vanlig gallegang kan lekke galle og forårsake en smertefull og muligens farlig infeksjon. En eller flere ekstra operasjoner kan være nødvendig for å reparere gallegangene. Gallegangskader forekommer i mindre enn 1 prosent av kolecystektomi.5
Ikke-kirurgiske behandlinger for kolesterol gallestein
Ikke-kirurgiske behandlinger brukes bare i spesielle situasjoner, for eksempel når en person med kolesterolstein har en alvorlig medisinsk tilstand som forhindrer kirurgi. Gallestein går ofte igjen innen 5 år etter ikke-kirurgisk behandling.6
To typer ikke-kirurgiske behandlinger kan brukes til å oppløse kolesterolgallesteiner:
- Oral oppløsningsbehandling. Ursodiol (Actigall) og chenodiol (Chenix) er medisiner som inneholder gallsyrer som kan oppløse gallestein. Disse medisinene er mest effektive i å oppløse små kolesterolstener. Måneder eller år med behandling kan være nødvendig for å oppløse alle steiner.
- Støtbølgelitotripsy. En maskin kalt litotripter brukes til å knuse gallesteinen. Litotripteren genererer sjokkbølger som passerer gjennom kroppens kropp for å bryte gallesteinen i mindre biter. Denne prosedyren brukes bare sjelden og kan brukes sammen med ursodiol.
Spise, kosthold og ernæring
Faktorer relatert til spising, kosthold og ernæring som øker risikoen for gallestein inkluderer
- fedme
- raskt vekttap
- dietter med høyt kalorier og raffinerte karbohydrater og lite fiber
Folk kan redusere risikoen for gallestein ved å opprettholde en sunn vekt gjennom riktig kosthold og ernæring.
Ursodiol kan bidra til å forhindre gallestein hos mennesker som raskt går ned i vekt gjennom dietter med lite kalori eller bariatrisk kirurgi. Folk bør snakke med helsepersonell eller diettist om hvilket kosthold som er riktig for dem.
Poeng å huske
- Gallestein er harde partikler som utvikler seg i galleblæren.
- Ubalanse i stoffene som utgjør galle forårsaker gallestein. Gallestein kan dannes hvis galle inneholder for mye kolesterol, for mye bilirubin eller ikke nok gallesalter. Forskere forstår ikke helt hvorfor disse ubalansene oppstår.
- Kvinner, mennesker over 40 år, personer med en familiehistorie av gallestein, amerikanske indianere og meksikanske amerikanere har høyere risiko for å utvikle gallestein.
- Mange mennesker med gallestein har ikke symptomer. Gallesteiner som ikke forårsaker symptomer kalles asymptomatiske eller stille gallesteiner.
- Hvis gallestein blokkerer gallegangene, øker trykket i galleblæren og forårsaker et galleblæreanfall.
- Galleblæren angriper ofte følg tunge måltider, og de opptrer vanligvis om kvelden eller om natten.
- Gallesteinssymptomer kan være lik de andre tilstandene.
- Hvis gallestein ikke forårsaker symptomer, er behandling vanligvis ikke nødvendig. Imidlertid, hvis en person har et galleblæreanfall eller andre symptomer, vil en helsepersonell vanligvis anbefale behandling.
- Vanlig behandling for gallestein er kirurgi for å fjerne galleblæren. Hvis en person ikke kan opereres, kan ikke-kirurgiske behandlinger brukes til å oppløse kolesterol gallestein. En helsepersonell kan bruke endoskopisk retrograd kolangiopankreatografi (ERCP) for å fjerne steiner hos personer som ikke kan gjennomgå kirurgi eller for å fjerne steiner fra den vanlige gallegangen hos personer som er i ferd med å få kirurgi for å fjerne galleblæren.
- Galleblæren er ikke et essensielt organ, noe som betyr at en person kan leve normalt uten galleblære. Når galleblæren er fjernet, strømmer galle ut av leveren gjennom lever og vanlige galleveier og direkte inn i tolvfingertarmen, i stedet for å bli lagret i galleblæren.
Kliniske studier
National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK) og andre komponenter i National Institutes of Health (NIH) gjennomfører og støtter forskning på mange sykdommer og tilstander.
Hva er kliniske studier, og passer de for deg?
Kliniske studier er en del av klinisk forskning og i hjertet av alle medisinske fremskritt. Kliniske studier ser på nye måter å forebygge, oppdage eller behandle sykdom på. Forskere bruker også kliniske studier for å se på andre aspekter av omsorg, for eksempel å forbedre livskvaliteten for mennesker med kroniske sykdommer. Finn ut om kliniske studier er riktig for deg Ekstern NIH Link.
Hvilke kliniske studier er åpne?
Kliniske studier som for øyeblikket er åpne og rekrutterer, kan vises på www.ClinicalTrials.gov Ansvarsfraskrivelse for ekstern lenke.
Denne informasjonen kan inneholde innhold om medisiner og, når det tas som foreskrevet, forholdene de behandler. Når det ble utarbeidet, inkluderte dette innholdet den nyeste tilgjengelige informasjonen. For oppdateringer eller for spørsmål om medisiner, ta kontakt med U.S. Food and Drug Administration toll-free på 1-888-INFO-FDA (1-888-463-6332) eller besøk www.fda.gov Ansvarsfraskrivelse for ekstern lenke. Kontakt helsepersonell for mer informasjon.
Den amerikanske regjeringen støtter eller favoriserer ikke noe spesifikt kommersielt produkt eller selskap. Handels-, bedrifts- eller firmanavn som vises i dette dokumentet, brukes bare fordi de anses som nødvendige i sammenheng med den oppgitte informasjonen. Hvis et produkt ikke er nevnt, betyr ikke utelatelsen eller antyder at produktet er utilfredsstillende.
Dette innholdet leveres som en tjeneste fra National Institute of Diabetes and Digestive and Kidney Diseases (NIDDK), en del av National Institutes of Health. NIDDK oversetter og formidler forskningsresultater gjennom clearinghus og utdanningsprogrammer for å øke kunnskapen og forståelsen om helse og sykdom blant pasienter, helsepersonell og publikum. Innhold produsert av NIDDK blir nøye gjennomgått av NIDDK-forskere og andre eksperter.
NIDDK vil takke:
Michael G. Sarr, MD, Mayo Clinic