Un caso de enfermedad celíaca y pistas diagnósticas
Comentario de Josh Olstein MD, Jefe de Medicina Interna residente de la Universidad de Nueva York
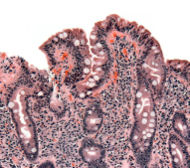
Sr. J es un caballero caucásico de 56 años que presentó quejas de «Simplemente no puedo hacer lo que solía hacer. Simplemente no tengo la energía». Se describe a sí mismo como un tipo cordial que nunca había tenido problemas con su nivel de energía hasta hace aproximadamente un año. Aunque no ha notado ninguna pérdida de peso, negó haber aumentado de peso a pesar de las porciones parecidas a las de un leñador que come (sin faltarle el respeto a el público leñador). Negó cualquier otra queja sistémica. Su historial médico y social pasado no es contributivo y no proporciona ningún historial familiar pertinente de enfermedad, en particular, niega cualquier historial de neoplasia. El examen físico revela un individuo bien desarrollado sin nada fuera del rango normal excepto una leve palidez conjuntival. El examen de laboratorio revela una anemia microcítica significativa y transaminitis leve. Tres muestras de heces enviadas para evaluar sangre oculta fueron negativas. A pesar de esto, se sometió a un examen colonoscópico, que reveló un pólipo sigmoide de 3 mm, y una esofagogastroduodenoscopia, que parecía normal, excepto por un eritema gástrico leve. Se tomaron biopsias de su antro gástrico y d la mitad del cuerpo, la mayor curva de su estómago, así como de la mucosa duodenal de apariencia normal. El aspecto histológico de las biopsias gástricas fue normal, pero las biopsias duodenales revelaron embotamiento severo de las vellosidades, hipertrofia de las criptas, con infiltración linfocítica de la mucosa. El patólogo sugirió que los hallazgos eran compatibles con la enfermedad celíaca, un diagnóstico que fue confirmado por un anticuerpo transglutaminasa tisular IgA positivo. Después de repetir el interrogatorio, el paciente continuó negando cualquier sintomatología gastrointestinal.
La variabilidad y la naturaleza inespecífica de los síntomas que experimentan los pacientes con enfermedad celíaca con frecuencia conducen a diagnósticos tardíos y perdidos de esta afección común. Hasta el 85% de los casos no se diagnostican y, por lo tanto, muchos pacientes están sujetos al aumento de la morbilidad y la mortalidad de la enfermedad no tratada. Probablemente, el mayor obstáculo para diagnosticar la enfermedad celíaca es no considerar y evaluar la enfermedad. Recientemente, un estudio publicado en el British Medical Journal describió y validó una herramienta de decisión clínica que era muy sensible para detectar la enfermedad celíaca. Antes de discutir este artículo, repasemos brevemente algunos de los antecedentes de la enfermedad celíaca.
Descrita por primera vez en 1888, la enfermedad celíaca, también conocida como esprúe o enteropatía sensible al gluten, es una enfermedad inflamatoria autoinmune desencadenada por la gliadina. un componente de la proteína gluten que se encuentra en varios granos diferentes (trigo, cebada y centeno). La afección es más común entre las personas con ascendencia del norte de Europa, pero se encuentra en todo el mundo y tiene una fuerte predisposición genética. Los tipos de HLA DQ2 y DQ8 son los más comúnmente asociados con la enfermedad. En la enfermedad clásica, la ingestión continua de productos que contienen gluten produce inflamación de las mucosas, lo que puede provocar un síndrome de malabsorción con deficiencias de vitaminas y minerales, pérdida de peso y diarrea. Aunque la malabsorción y la diarrea son características clásicas de la enfermedad celíaca, es posible que pacientes como el individuo descrito anteriormente no experimenten diarrea e incluso pueden estar estreñidos. Una multitud de diversos síntomas extra-intestinales también pueden predominar o complicar el cuadro clínico de la enfermedad celíaca. Entre estos se encuentran los trastornos neuropsiquiátricos, la anemia por deficiencia de hierro, la artritis, la osteoporosis, las pruebas de función hepática anormales y la infertilidad. Otros trastornos de la autoinmunidad son más frecuentes entre las personas con enfermedad celíaca, incluida la diabetes mellitus tipo I, la enfermedad de la tiroides y el hígado y la dermatitis herpetiforme. Los autoanticuerpos asociados, a saber, anticuerpos anti-endomisiales y anticuerpos anti-transglutaminasa tisular, se han caracterizado bien y se están convirtiendo en ayudas cada vez más fiables para realizar el diagnóstico. Sin embargo, el «estándar de oro» sigue siendo la biopsia de intestino delgado. Los hallazgos de la biopsia de la enfermedad celíaca son atrofia de las vellosidades asociada con linfocitos intraepiteliales e hiperplasia de las criptas. Cabe señalar que, dada la mayor incidencia de deficiencia selectiva de IgA entre los pacientes con enfermedad celíaca, vale la pena asegurarse de que el paciente sea capaz de producir IgA antes de las pruebas serológicas de anticuerpos IgA anti-endomisio e IgA anti-transglutaminasa tisular. La mayoría de los pacientes mejoran con la eliminación del gluten de la dieta.
El artículo que mencioné anteriormente evaluó las características de una herramienta de decisión clínica que se utilizará para determinar quién debe recibir una endoscopia con biopsia de intestino delgado para evaluar la enfermedad celíaca. Incluyó prospectivamente a 2000 pacientes que fueron remitidos para recibir una EGD por cualquier motivo.A todos los pacientes se les realizó una serología para anticuerpos antitransglutaminasa tisular (TTG) y se les realizó una biopsia de intestino delgado. Los pacientes se clasificaron como de alto o bajo riesgo de enfermedad celíaca según la presencia o ausencia de cualquiera de los siguientes: pérdida de peso, diarrea o anemia. Su herramienta de decisión clínica recomendó la biopsia del intestino delgado para cualquier paciente de alto riesgo o aquellos con anticuerpos anti TTG positivos. En total se diagnosticaron 77 (3,9%) casos de enfermedad celíaca. La sensibilidad y el valor predictivo negativo de las pruebas de anticuerpos por sí solas fueron del 90,9% y el 99,6%, respectivamente. La sensibilidad y el valor predictivo negativo de la herramienta de decisión clínica fue del 100% y del 100%, respectivamente. Los resultados de este estudio sugieren que la biopsia del intestino delgado de pacientes con serología positiva o características de alto riesgo capturará todos los casos de enfermedad celíaca, y la biopsia se puede diferir de manera segura entre aquellos con serologías negativas y la ausencia de características de alto riesgo.
Como sugiere el editorial adjunto, este enfoque probablemente no alterará el manejo ya que la mayoría de los algoritmos de diagnóstico ya incorporan estos factores. Sin embargo, el estudio valida firmemente nuestra práctica clínica actual. Siempre que consideremos y continuemos evaluando a los pacientes apropiados para la enfermedad celíaca, el diagnóstico no debería eludirnos y deberíamos poder prevenir o detener el desarrollo de una morbilidad significativa entre aquellos que padecen la enfermedad celíaca.
Imagen cortesía de Wikipedia
Compartir: Twitter | Facebook | Correo electrónico