Diabetes monogénica (diabetes mellitus neonatal y MODY)
En esta página:
- ¿Qué son las formas monogénicas de diabetes?
- ¿Qué es ¿Diabetes mellitus neonatal (NDM)?
- ¿Qué es la diabetes joven de inicio en la madurez (MODY)?
- ¿Cómo se diagnostica la diabetes monogénica?
- ¿Qué necesito saber sobre pruebas genéticas y asesoramiento?
- ¿Cómo se trata y controla la diabetes monogénica?
- Ensayos clínicos
Las formas más comunes de diabetes, el tipo 1 y el tipo 2 son poligénicos, lo que significa que están relacionados con un cambio o defecto en múltiples genes. Los factores ambientales, como la obesidad en el caso de la diabetes tipo 2, también influyen en el desarrollo de formas poligénicas de diabetes. Las formas poligénicas de diabetes a menudo son hereditarias. Los médicos diagnostican formas poligénicas de diabetes analizando la glucosa en sangre, también conocida como azúcar en sangre, en personas con factores de riesgo o síntomas de diabetes.
Los genes proporcionan las instrucciones para producir proteínas dentro de la célula. Si un gen tiene un cambio o mutación, es posible que la proteína no funcione correctamente. Las mutaciones genéticas que causan diabetes afectan a las proteínas que desempeñan un papel en la capacidad del cuerpo para producir insulina o en la capacidad de la insulina para reducir la glucosa en sangre. Las personas suelen tener dos copias de la mayoría de los genes, con un gen heredado de cada padre.
¿Qué son las formas monogénicas de diabetes?
Algunas formas raras de diabetes son el resultado de mutaciones o cambios en un gen único y se denominan monogénicos. En los Estados Unidos, las formas monogénicas de diabetes representan alrededor del 1 al 4 por ciento de todos los casos de diabetes.1,2,3,4 En la mayoría de los casos de diabetes monogénica, la mutación genética se hereda de uno o ambos padres. A veces, la mutación genética se desarrolla espontáneamente, lo que significa que ninguno de los padres es portador de la mutación. La mayoría de las mutaciones que causan diabetes monogénica reducen la capacidad del cuerpo para producir insulina, una proteína producida en el páncreas que ayuda al cuerpo a utilizar la glucosa como energía.
Diabetes mellitus neonatal (NDM) y diabetes de madurez en los jóvenes (MODY) son las dos formas principales de diabetes monogénica. La NDM ocurre en recién nacidos y bebés pequeños. La MODY es mucho más común que la NDM y generalmente ocurre por primera vez en la adolescencia o en la edad adulta temprana.
La mayoría de los casos de diabetes monogénica se diagnostican incorrectamente. Por ejemplo, cuando se detecta por primera vez un nivel alto de glucosa en sangre en la edad adulta, a menudo se diagnostica diabetes tipo 2 en lugar de diabetes monogénica. Si su proveedor de atención médica cree que podría tener diabetes monogénica, es posible que se necesiten pruebas genéticas para diagnosticarla e identificar de qué tipo. También pueden estar indicadas las pruebas de otros miembros de la familia para determinar si están en riesgo o ya tienen una forma monogénica de diabetes que se transmite de generación en generación. Algunas formas monogénicas de diabetes se pueden tratar con medicamentos para la diabetes orales (píldoras), mientras que otras formas requieren inyecciones de insulina. Un diagnóstico correcto permite un tratamiento adecuado y puede conducir a un mejor control de la glucosa y una mejor salud a largo plazo.
¿Qué es la diabetes mellitus neonatal (NDM)?
La NDM es una forma monogénica de diabetes que ocurre en los primeros 6 a 12 meses de vida. La NDM es una afección poco común que representa hasta 1 de cada 400,000 bebés en los Estados Unidos.4 Los bebés con NDM no producen suficiente insulina, lo que lleva a un aumento de la glucosa en sangre. La NDM a menudo se confunde con la diabetes tipo 1, pero la diabetes tipo 1 rara vez se observa antes de los 6 meses de edad. La diabetes que se presenta en los primeros 6 meses de vida casi siempre tiene una causa genética. Los investigadores han identificado varios genes y mutaciones específicas que pueden causar NDM. En aproximadamente la mitad de las personas con NDM, la afección es de por vida y se llama diabetes mellitus neonatal permanente (PNDM). En el resto de las personas con NDM, la afección es transitoria o temporal y desaparece durante la infancia, pero puede reaparecer más adelante en la vida. Este tipo de NDM se denomina diabetes mellitus neonatal transitoria (TNDM).
Las características clínicas de la NDM dependen de las mutaciones genéticas que tenga una persona. Los signos de NDM incluyen micción frecuente, respiración rápida y deshidratación.5 La NDM se puede diagnosticar al encontrar niveles elevados de glucosa en sangre u orina. La falta de insulina puede hacer que el cuerpo produzca sustancias químicas llamadas cetonas, lo que resulta en una afección potencialmente mortal llamada cetoacidosis diabética. La mayoría de los fetos con NDM no crecen bien en el útero y los recién nacidos con NDM son mucho más pequeños que los de la misma edad gestacional, una condición llamada restricción del crecimiento intrauterino. Después del nacimiento, algunos bebés no aumentan de peso y crecen tan rápidamente como otros bebés de la misma edad y sexo. La terapia adecuada puede mejorar y normalizar el crecimiento y el desarrollo.
¿Qué es la diabetes joven de inicio en la madurez (MODY)?
MODY es una forma monogénica de diabetes que generalmente se presenta por primera vez durante la adolescencia adultez temprana.MODY representa hasta el 2 por ciento de todos los casos de diabetes en los Estados Unidos en personas de 20 años o menos.3
Se ha demostrado que varias mutaciones genéticas diferentes causan MODY, todas las cuales limitan la capacidad del páncreas para producir insulina. Esto conduce a niveles altos de glucosa en sangre y, con el tiempo, puede dañar los tejidos corporales, en particular los ojos, los riñones, los nervios y los vasos sanguíneos.
Las características clínicas de MODY dependen de las mutaciones genéticas que tenga una persona. Las personas con ciertos tipos de mutaciones pueden tener niveles de azúcar en sangre levemente altos que permanecen estables durante toda la vida, tener síntomas leves o nulos de diabetes y no desarrollar complicaciones a largo plazo. Sus niveles altos de glucosa en sangre solo pueden descubrirse durante los análisis de sangre de rutina. Sin embargo, otras mutaciones requieren un tratamiento específico con insulina o un tipo de medicamento oral para la diabetes llamado sulfonilureas.
MODY puede confundirse con diabetes tipo 1 o tipo 2. En el pasado, las personas con MODY generalmente no tenían sobrepeso ni eran obesas, ni tenían otros factores de riesgo de diabetes tipo 2, como presión arterial alta o niveles anormales de grasas en sangre. Sin embargo, a medida que más personas en los Estados Unidos tienen sobrepeso u obesidad, las personas con MODY también pueden tener sobrepeso u obesidad.
Aunque tanto la diabetes tipo 2 como la MODY pueden ser hereditarias, las personas con MODY suelen tener una familia antecedentes de diabetes en varias generaciones sucesivas, lo que significa que MODY está presente en un abuelo, un padre y un niño.
¿Cómo se diagnostica la diabetes monogénica?
Las pruebas genéticas pueden diagnosticar la mayoría de las formas de diabetes monogénica. Un diagnóstico correcto con el tratamiento adecuado debería conducir a un mejor control de la glucosa y una mejor salud a largo plazo.
Se recomienda realizar pruebas genéticas si 6
- se diagnostica diabetes dentro de los 6 primeros meses de edad
- La diabetes se diagnostica en niños y adultos jóvenes, en particular en aquellos con un fuerte historial familiar de diabetes, que no tienen características típicas de diabetes tipo 1 o tipo 2, como la presencia de diabetes. autoanticuerpos relacionados, obesidad y otras características metabólicas
- una persona tiene hiperglucemia en ayunas leve y estable, especialmente si no hay obesidad

¿Qué necesito saber sobre las pruebas genéticas y el asesoramiento?
Las pruebas genéticas para la diabetes monogénica implican proporcionar una muestra de sangre o saliva de la cual se está aislado. El ADN se analiza en busca de cambios en los genes que causan la diabetes monogénica. Las pruebas genéticas las realizan laboratorios especializados.
Los resultados anormales pueden determinar el gen responsable de la diabetes en un individuo en particular o mostrar si es probable que alguien desarrolle una forma monogénica de diabetes en el futuro. Las pruebas genéticas pueden ser útiles para seleccionar el tratamiento más apropiado para las personas con diabetes monogénica. Las pruebas también son importantes para planificar el embarazo y para comprender el riesgo de tener un hijo con diabetes monogénica si usted, su pareja o miembros de su familia tienen diabetes monogénica.
La mayoría de las formas de NDM y MODY son causadas por mutaciones autosómicas dominantes, lo que significa que la afección se puede transmitir a los niños cuando solo uno de los padres es portador o tiene el gen de la enfermedad. Con mutaciones dominantes, un padre que porta el gen tiene un 50 por ciento de probabilidades de tener un hijo afectado con diabetes monogénica.
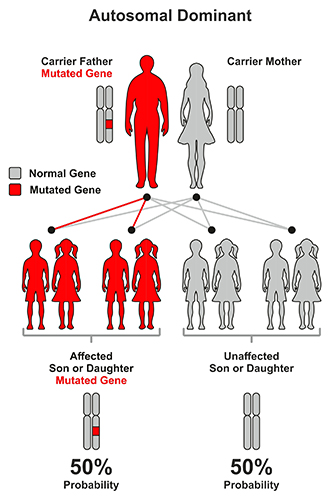
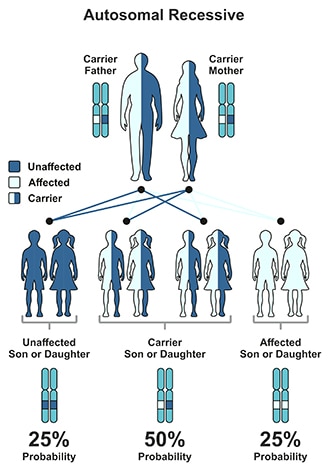
En contraste, con enfermedad autosómica recesiva, una mutación debe heredarse de ambos padres. En este caso, un niño tiene un 25 por ciento de probabilidades de tener diabetes monogénica.
Para las formas recesivas de diabetes monogénica, las pruebas pueden indicar si los padres o hermanos sin enfermedad son portadores de afecciones genéticas recesivas que podrían ser heredadas por sus hijos.
Si bien no es tan común, es posible heredar mutaciones de la madre únicamente (mutaciones ligadas al cromosoma X). Tampoco son tan comunes las mutaciones que ocurren espontáneamente.
Más información sobre los genes que causan NDM y MODY, los tipos de las mutaciones responsables de la enfermedad (autosómica dominante, autosómica recesiva, ligada al cromosoma X, etc.) y las características clínicas se proporcionan en los Estándares de atención médica en diabetes de la Asociación Estadounidense de Diabetes.
Si sospecha que usted o un miembro de su familia puede tener una forma monogénica de diabetes, debe buscar la ayuda de profesionales de la salud (médicos y asesores genéticos) que tengan conocimientos especializados y experiencia en esta área. Pueden determinar si las pruebas genéticas son apropiadas; seleccionar las pruebas genéticas que se deben realizar; y proporcionar información sobre los principios básicos de la genética, las opciones de pruebas genéticas y cuestiones de confidencialidad. También pueden revisar los resultados de la prueba con el paciente o los padres después de la prueba, hacer recomendaciones sobre cómo proceder y discutir las opciones de prueba para otros miembros de la familia.
¿Cómo se trata y maneja la diabetes monogénica?
El tratamiento varía según la mutación genética específica que ha causado la diabetes monogénica de una persona. Las personas con ciertas formas de MODY y NDM pueden tratarse con una sulfonilurea, un medicamento oral para la diabetes que ayuda al cuerpo a liberar más insulina en la sangre. Otras personas pueden necesitar inyecciones de insulina. Algunas personas con MODY pueden no necesitar medicamentos y pueden controlar su diabetes solo con cambios en el estilo de vida, que incluyen actividad física y opciones de alimentos saludables. Su médico y el equipo de atención de la diabetes trabajarán con usted para desarrollar un plan para tratar y controlar su diabetes según los resultados de las pruebas genéticas.
Ensayos clínicos
El Instituto Nacional de Diabetes y Enfermedades digestivas y renales (NIDDK) y otros componentes de los Institutos Nacionales de Salud (NIH) realizan y apoyan la investigación de muchas enfermedades y afecciones.
¿Qué son los ensayos clínicos y son adecuados para usted?
Los ensayos clínicos son parte de la investigación clínica y son el núcleo de todos los avances médicos. Los ensayos clínicos buscan nuevas formas de prevenir, detectar o tratar enfermedades. Los investigadores también utilizan los ensayos clínicos para analizar otros aspectos de la atención, como mejorar la calidad de vida de las personas con enfermedades crónicas. Averigüe si los ensayos clínicos son adecuados para usted.
¿Qué ensayos clínicos están abiertos?
Los ensayos clínicos que están abiertos actualmente y en proceso de reclutamiento pueden verse en www.ClinicalTrials.gov.