Schwitzen Sie nicht: Ein Überblick über Hyperhidrose
US Pharm. 2018; 43 (6): 15-18.
ZUSAMMENFASSUNG: Hyperhidrose oder übermäßiges Schwitzen ist eine Erkrankung, die das tägliche Leben des Patienten beeinträchtigt. Das derzeitige Ziel bei der Arbeit mit Patienten mit Hyperhidrose besteht darin, wirksame Bewältigungsfähigkeiten und Behandlungsoptionen zu empfehlen. Die Diagnose wird hauptsächlich durch Anamnese und körperliche Untersuchung gestellt. Laboruntersuchungen können jedoch die Verteilung und Schwere der Erkrankung aufzeigen. Die Behandlungsoptionen richten sich in der Regel nach dem Schweregrad der Erkrankung und der Eignung für den Patienten. Die Therapie besteht im Allgemeinen aus Antitranspirantien oder Anticholinergika, in schweren Fällen kann jedoch ein chirurgischer Eingriff erforderlich sein. Das Management hängt von der Art der Hyperhidrose und dem Ausmaß der Anzeichen und Symptome ab und sollte auf den Patienten zugeschnitten sein.
Viele Menschen leben täglich mit dem Symptom übermäßigen Schwitzens. Hyperhidrose ist übermäßiges Schwitzen, das normalerweise nicht mit Hitze oder Bewegung zusammenhängt.1 Obwohl Schwitzen eine normale Körperfunktion ist, ist übermäßiges Schwitzen die Erzeugung von Schweiß in Mengen, die die Anforderungen des Körpers an normale Wärmeregulierungsprozesse übersteigen. Fast 5% der Weltbevölkerung leiden an Hyperhidrose.2
Hyperhidrose kann als primär oder sekundär eingestuft werden.3,4 Bei primärer Hyperhidrose gilt der Patient als gesund und hat keine Grunderkrankungen, die zum Übermaß beitragen könnten Schwitzen.4 Sekundäre Hyperhidrose, die weniger häufig ist, kann durch bestimmte Medikamente, neurologische Störungen oder andere systemische Erkrankungen oder Angstzustände verursacht werden. Komplikationen bei Patienten mit Hyperhidrose können physisch (z. B. durch erhöhte Feuchtigkeit auf der Haut verursachte Infektion) oder psychisch (z. B. Verlegenheit und Angst vor möglichem Körpergeruch oder Schweißflecken auf der Kleidung) sein .2 Behandlungsoptionen für Hyperhidrose sind im Allgemeinen wirksam; In schweren Fällen kann es jedoch erforderlich sein, die Schweißdrüsen chirurgisch zu entfernen oder die für das Schwitzen verantwortlichen Nerven zu trennen.2
Symptome
Schwitzen ist eine normale Körperfunktion, die zur Regulierung der Körpertemperatur beiträgt .2 Das bei Hyperhidrose auftretende Schwitzen geht weit über das normale Schwitzen hinaus.2 Bei Personen mit Hyperhidrose treten häufig spürbare Symptome auf, die sich auf ihr soziales Leben auswirken können, einschließlich einer weißlichen Verfärbung der Haut, Hautpeelings und Hautinfektionen.2 In der Regel treten Symptome auf abhängig von der Art der Hyperhidrose der Person. Obwohl primäre und sekundäre Hyperhidrose symptomatisch ähnlich sind, gibt es einige deutliche Unterschiede zwischen ihnen. Das Schwitzen, das bei der primären Hyperhidrose auftritt, wird typischerweise als fokal beschrieben, was bedeutet, dass es nur einen oder wenige Bereiche des Körpers betrifft.4 Diese Bereiche sind im Allgemeinen symmetrisch und umfassen am häufigsten die Achselhöhlen, Hände und / oder Füße.4 Die Schwitzen, das bei primärer Hyperhidrose auftritt, tritt typischerweise auf, wenn das Individuum wach ist.4 Das Schwitzen, das bei sekundärer Hyperhidrose auftritt, tritt über den gesamten Körper auf, während das Individuum schläft.1
Ursachen und Komplikationen
Hyperhidrose beinhaltet die Überproduktion von Schweiß. Die Ursachen der primären Hyperhidrose sind kaum bekannt. Studien haben jedoch gezeigt, dass die Genetik eine Rolle spielen kann.1,5 In durchschnittlich 65% der Fälle wird eine Familienanamnese mit primärer Hyperhidrose beobachtet, was darauf hindeutet, dass die Erkrankung mit einer genetischen Störung zusammenhängt.5 Eine sekundäre Hyperhidrose wurde in Verbindung gebracht mit einer Vielzahl bekannter Ursachen.5 Zu den damit verbundenen Grunderkrankungen gehören Diabetes, Erfrierungen, Gicht, Kopftrauma, Wechseljahre, Überfunktion der Schilddrüse, Schwangerschaft und Opioidentzug. Zusätzlich wurde gezeigt, dass einige Medikamente, wie Antidepressiva (z. B. Venlafaxin), Acetylcholinesterase-Hemmer (z. B. Donepezil), Pilocarpin und Propranolol, übermäßiges Schwitzen verursachen.1,3,5
Die Komplikationen von Hyperhidrose sind sehr gut definiert. Unbehandelte Hyperhidrose kann zu Finger- und Zehennagelinfektionen, Warzen, bakteriellen Infektionen (dh um Haarfollikel und zwischen den Zehen) und Hitzeausschlag führen.2,5 Die psychologischen Auswirkungen von übermäßigem Schwitzen betreffen normalerweise das Selbstvertrauen des Patienten, persönliche Beziehungen, und soziales Leben. In einigen Fällen können Patienten sozial zurückgezogen, emotional gestresst und manchmal depressiv werden.1,5 Studien haben gezeigt, dass Menschen im Durchschnitt 9 Jahre lang mit Hyperhidrose leben, bevor sie medizinische Hilfe in Anspruch nehmen.5 Daher ist es wichtig, das Bewusstsein für Hyperhidrose zu verbreiten
Diagnose
Patienten mit Anzeichen und Symptomen einer Hyperhidrose sollten untersucht werden, um festzustellen, ob sie an primärer Hyperhidrose oder sekundärer Hyperhidrose leiden.Die Erfassung einer umfassenden Anamnese – Alter zu Beginn, Familienanamnese, Auswirkungen auf die Lebensqualität, Tageszeit des Schwitzens, aktuelle Medikamente, bestehende Krankheitszustände sowie Muster und Ort des Schwitzens – ist der beste Ansatz für die Diagnose einer Person mit Hyperhidrose.6 Die primäre Hyperhidrose tritt häufig früh im Leben mit einem mittleren Erkrankungsalter von 14 Jahren auf.7,8 Die primäre Hyperhidrose wird durch das Vorhandensein von sichtbarem, übermäßigem Schwitzen in bestimmten Bereichen des Körpers, einschließlich der Achselhöhlen, Handflächen, diagnostiziert. Fußsohlen und kraniofaziale Regionen für mindestens 6 Monate ohne zugrunde liegende Ursache.9 Darüber hinaus muss der Patient mindestens zwei der folgenden Symptome aufweisen: symmetrische Darstellung, beeinträchtigte Aktivitäten des täglichen Lebens, Ereignisse mehr als einmal pro Woche, Beginn vor dem Alter 25 Jahre, positive Familienanamnese oder übermäßiges Schwitzen im Schlaf.9
Der Einfluss der Hyperhidrose auf die täglichen Aktivitäten eines Patienten kann durch die Hyperhidrosis Disease Sev bestimmt werden Erity-Skala. In diesem Vier-Punkte-Fragebogen wird der Schweregrad der Hyperhidrose als niemals störend, manchmal störend, häufig störend oder immer störend für die täglichen Aktivitäten eingestuft.6,10 Derzeit gibt es keinen bestätigenden Labortest für Hyperhidrose. Das Ausschließen anderer Krankheitszustände kann jedoch die Diagnose erleichtern.3 Der Minor-Stärke-Jod-Test und die gravimetrische Analyse können durchgeführt werden, um Informationen über den Ort des Schwitzens und die Geschwindigkeit der Schweißproduktion zu erhalten.8,9 Im Minor-Stärke-Jod-Test Auf eine saubere, haarlose Haut wird eine 3,5% ige Jod- und Alkohollösung aufgetragen, gefolgt von trockenem Stärkepulver. Stellen, die blau werden, zeigen Bereiche an, die von Schweiß betroffen sind.9 Die gravimetrische Analyse wird durchgeführt, indem Filterpapier 60 Sekunden lang über den betroffenen Bereich gelegt und dann das Filterpapier gemessen wird, um festzustellen, wie viel Schweiß während dieser Zeit gesammelt wurde.9
Behandlung
In den USA gibt es derzeit keine Richtlinien für die Behandlung von Hyperhidrose. Die International Hyperhidrosis Society bietet jedoch Behandlungsalgorithmen für primäre axilläre Hyperhidrose, primäre kraniofaziale Hyperhidrose, generalisierte oder multiple Fokusbereiche von Hyperhidrose, Geschmackshyperhidrose (Frey-Syndrom), primäre Palmarhyperhidrose und primäre plantare Hyperhidrose an.11 Die richtige Behandlung hängt von der Region ab ( s) betroffene und potenzielle Behandlungsrisiken und -nutzen.6 Für Hyperhidrose stehen verschiedene Behandlungen zur Verfügung, einschließlich topischer, oraler und injizierbarer Formen und medizinischer Geräte.6 In ABBILDUNG 1 ist ein Behandlungsalgorithmus für Hyperhidrose dargestellt.
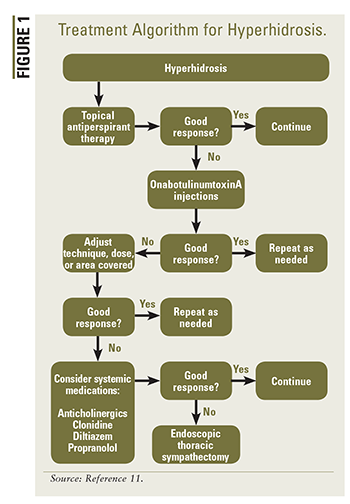
Topische Aluminiumsalze, die als Erstbehandlung bei axillärer Hyperhidrose gelten, wirken vermutlich durch Blockierung der distale exkrine Schweißdrüsenkanäle.6 Aluminiumchlorid ist OTC in verschiedenen Stärken von 12% bis 25% erhältlich.9 Xerac AC, Drysol und Hypercare sind topische Lösungsformen von Aluminiumchloridhexahydrat o Behandlung von Palmar-, Axillar- und Plantarhyperhidrose.6,9 Um mögliche Hautreizungen zu vermeiden, ist es wichtig, Patienten mit hohen Konzentrationen an Aluminiumchlorid zu empfehlen, diese vor dem Schlafengehen auf trockene Haut aufzutragen und 6 bis 8 Stunden später abzuwaschen.9 Wenn die Hautreizung weiterhin besteht, wird empfohlen, die Hydrocortisoncreme am Morgen vor dem Auftragen von Aluminiumchlorid vor dem Schlafengehen aufzutragen.6 Insbesondere die Verwendung von Aluminiumchlorid wurde mit der Entwicklung von Brustkrebs und Alzheimer in Verbindung gebracht. Die Evidenz ist jedoch nicht schlüssig.3 Topisches Glycopyrrolat 0,5% kann bei Patienten angewendet werden, bei denen eine Geschmackshyperhidrose (Schwitzen der Stirn, des Gesichts, der Kopfhaut und des Halses kurz nach der Nahrungsaufnahme) aufgrund des Frey-Syndroms oder infolge von Diabetes auftritt.9
Patienten mit axillärer Hyperhidrose, die nicht auf topische Therapien ansprechen, können Botulinumtoxine als Alternative in Betracht ziehen.9 OnabotulinumtoxinA (Botox) ist eine von der FDA zugelassene intradermale Injektion zur Behandlung der primären axillären Hyperhidrose. Botulinumtoxine können auch zur Behandlung von Palmarhyperhidrose verwendet werden.9 Die Behandlung besteht aus 50 U, die an mehreren Stellen im Abstand von 1 bis 2 cm intradermal in jede Achselhöhle injiziert werden, und die Dosis bleibt bis zu 16 Wochen wirksam.9,12 Wie bei vielen Injektionen, die häufigste Nebenwirkung sind Schmerzen an der Injektionsstelle. Dieser Effekt kann minimiert werden, indem Eis etwa 45 Minuten vor dem Eingriff mit Eis oder topischen Anästhetika behandelt oder das Botulinumtoxin mit Lidocain verdünnt wird.9 Ein Iontophoresegerät kann zur Behandlung schwerer Fälle von idiopathischem Palmar, Plantar, verwendet werden. und axilläre Hyperhidrose.9 Das Gerät liefert eine ionisierte Substanz über elektrischen Strom in die Haut und hemmt vermutlich die Übertragung sympathischer Nerven, blockiert Schweißdrüsen mit Ionenablagerungen und verändert den pH-Wert, was wiederum die Schweißdrüsen hemmt.6 Iontophorese Die Behandlung besteht aus acht ersten Sitzungen, gefolgt von Wartungssitzungen nach Bedarf.6 Häufige Nebenwirkungen dieser Therapie sind Beschwerden, Vaskularisation und Erythem.6
Die neueste Behandlung für axilläre Hyperhidrose namens miraDry ist ein Handgerät, das Schweißdrüsen durch elektromagnetische Therapie zerstört.3 Dieses nicht-invasive Verfahren korrigiert sowohl Hyperhidrose als auch Körpergeruch.13 Einige Patienten sehen Ergebnisse nach einer Behandlung, obwohl die meisten Patienten zwei Behandlungen im Abstand von 3 Monaten benötigen.13
Bei der Behandlung von Hyperhidrose werden mehrere orale Anticholinergika verwendet, die häufigsten Oxybutynin, Glycopyrrolat und Benztropin.14 Um das Schwitzen zu beeinflussen, stellen die meisten dieser Medikamente hohe Dosierungsanforderungen. Daher kann das Potenzial für anticholinerge Nebenwirkungen ein Problem sein.9 Bei Patienten mit klassenweiter Wirkung können Verstopfung, verschwommenes Sehen, Mundtrockenheit und Harnverhalt auftreten. Es gibt kein überlegenes Anticholinergikum zur Behandlung von Hyperhidrose. Daher sollte bei der Auswahl der Therapie die Nebenwirkungen des Medikaments, die bestehenden Erkrankungen des Patienten und die aktuellen Medikamente sowie in einigen Fällen die Präferenz des Patienten berücksichtigt werden. Die anticholinerge Therapie sollte wegen des Risikos einer Demenzentwicklung das letzte Mittel für ältere Patienten sein, und Patienten mit Magenentleerungsproblemen, Glaukom und / oder Harnverhalt sollten nicht mit einem Anticholinergikum begonnen werden.14 Sowohl Oxybutynin als auch Glycopyrrolat sind in verfügbar Flüssige Formulierungen, die für Kinder und Erwachsene mit Schluckbeschwerden nützlich sind.14
Laut der International Hyperhidrosis Society sind Betablocker und Benzodiazepine zur Behandlung von episodischer oder ereignisbedingter Hyperhidrose wirksam.14 Propranolol ist am häufigsten üblicher Betablocker, sollte jedoch bei Patienten mit Herzerkrankungen, älteren Patienten und Diabetikern mit Vorsicht angewendet werden, da er Symptome einer Hypoglykämie bei Diabetikern maskieren kann. Häufige Nebenwirkungen von Propranolol sind Müdigkeit, Schwindel, Hypotonie und Verstopfung. Schwitzen aufgrund von Lampenfieber wäre die beste Indikation für Propranolol, und Benzodiazepine tragen zur Verringerung des durch akute Angstzustände verursachten Schwitzens bei.14 Lorazepam, Oxazepam und Temazepam werden bei älteren Patienten bevorzugt, da diese Arzneimittel eine kürzere Halbwertszeit und daher eine kürzere Wirkungsseite haben Auswirkungen. Benzodiazepine verursachen häufig Sedierung, Müdigkeit und Verwirrung und haben ein hohes Missbrauchs- und Abhängigkeitspotential.14
Keines der oralen Medikamente weist eine spezifische Indikation für Hyperhidrose auf, und es sind keine Standardbehandlungsrichtlinien mit Dosierungen verfügbar. Der Arzt sollte mit einer niedrigen Dosis beginnen und bis zur gewünschten Wirkung titrieren, wobei darauf zu achten ist, dass die maximal zulässige Dosis für das Medikament nicht überschritten wird. In schweren Fällen kann eine endoskopische Sympathektomie des Brustraums angewendet werden, bei der die Nerven in den zu stark schwitzenden Körperteil wie Gesicht oder Handflächen geschnitten werden.2
Prävention
Der Schlüssel zur Verhinderung von Hyperhidrose ist die Vermeidung von Schweißauslösern. Auslöser sind übermäßige Hitze, scharfes Essen, Stress, Alkohol, Koffein, Tabak, Mononatriumglutamat (natürlich in Lebensmitteln wie Tomaten und Käse vorkommend), Bewegung und Medikamente.1,8 Die Minimierung des Konsums von Auslösernahrungsmitteln und Getränken verringert die Häufigkeit von Überproduktion von Schweiß. Obwohl Stress ein Auslöser für Hyperhidrose sein kann, haben Entspannungstechniken wie Meditation und Yoga nur minimale bis keine Auswirkungen auf die Prävention.15 Angesichts der Tatsache, dass bestimmte Medikamente und Erkrankungen häufige Ursachen für sekundäre Hyperhidrose sind, ist es wichtig, eine Liste der zu fordern Die aktuellen Medikamente des Patienten und die Überprüfung auf Medikamente, die Hyperhidrose als Nebenwirkung potenzieren könnten.16 Patienten, die keine pharmakologischen Interventionen suchen, können von einer Diskussion über die Verwendung eines Antitranspirants anstelle eines Deodorants profitieren.1
Für Personen, die nachts schwitzen, bieten Wicked Sheets und Cool-Marmeladen Laken an, die die Person die ganze Nacht über kühl halten und Feuchtigkeit ableiten können.17 Andere Unternehmen wie Thompson Tee und Sutran Garments bieten schweißfeste Kleidung an, die Achselhöhlen blockiert Schweiß, Geruch und Flecken.17 Ähnlich wie die Dochtwirkungsblätter verhindern diese Kleidungsstücke keine Hyperhidrose, können jedoch die Lebensqualität des Einzelnen verbessern und minimieren Sie die Verlegenheit über Achselgeruch und Flecken. Personen, bei denen die Fußsohlen übermäßig schwitzen, sollten Vorsichtsmaßnahmen gegen den Fuß des Athleten treffen, indem sie Sandalen und saubere, feuchtigkeitsableitende Socken tragen.17 Sie sollten auch vermeiden, an aufeinanderfolgenden Tagen dasselbe Paar Schuhe zu tragen, um eine angemessene Trocknungszeit zu gewährleisten .1 Es ist wichtig zu beachten, dass diese vorbeugenden Methoden das Individuum nicht von Hyperhidrose befreien, aber sie können als Zusatztherapie zu den zuvor diskutierten Behandlungsoptionen nützlich sein.
Schlussfolgerung
Sowohl die primäre als auch die sekundäre Hyperhidrose verursachen übermäßiges Schwitzen, das die Lebensqualität der Patienten beeinträchtigen kann. Obwohl die Pathophysiologie der Hyperhidrose nicht vollständig verstanden ist, stehen zahlreiche Behandlungsmöglichkeiten zur Verfügung. Apotheker können hilfreich sein, um Patienten auf OTC-Behandlungsoptionen hinzuweisen, und sie können auch potenzielle Krankheitszustände und Medikamente erkennen, die zur sekundären Hyperhidrose beitragen können. Wenn Sie Patienten und Ärzten helfen, sich der Krankheit und der Behandlungsoptionen bewusster zu werden, können Sie die physischen und psychischen Komplikationen der Patienten verringern.