Defibrilatorul Wearable Cardioverter: A Life (Vest) of Controversy

SUA Food and Drug Administration (FDA) în 2001 a aprobat un dispozitiv medical după ce studiul său clinic pivot a demonstrat siguranța și eficacitatea la cinci din șapte pacienți care au primit tratament.1 De mai bine de un deceniu, studiile observaționale din lumea reală cu dispozitivul medical au descris diferite interpretări ale utilității.
În 2018, la 17 ani după aprobarea FDA, rezultatele primului studiu randomizat controlat al dispozitivului medical au dezvăluit rezultate negative.2 Până în prezent, acest dispozitiv medical continuă să fie prescris și , în anumite instituții, a devenit standardul de îngrijire. Aceasta este povestea LifeVest®, singurul defibrilator purtător de cardioverter (WCD) aprobat de FDA, indicat pentru a reduce riscul de moarte subită cardiacă (SCD) la pacienții cu fracțiune de ejecție ventriculară stângă redusă (FEVS) care au suferit un infarct miocardic acut (AMI).
Rolul unui ICD în contextul imediat post-AMI la pacienții cu LVEF ≤35-40% a fost explorat anterior în două studii randomizate controlate (DINAMIT și IRIS) .3, 4 În DINAMIT, a existat o rată semnificativ mai mică de SCD la pacienții randomizați la ICD decât fără ICD (4% față de 8%; p = 0,009), dar a existat o rată semnificativ mai mare de decese non-SCD în grupul ICD decât în grupul fără ICD (15% vs. 9%; p = 0,02). În mod similar în IRIS, a existat o rată semnificativ mai scăzută de SCD la pacienții randomizați la ICD decât fără ICD (6% față de 13%; p = 0,049), dar a existat o rată semnificativ mai mare de decese non-SCD în grupul ICD decât în grupul fără ICD (15% vs. 9%; p = 0,001).
Deși ICD-urile au fost asociate cu un risc mai mic de SCD în aceste studii randomizate, aceasta a fost compensată de asocierea cu un risc ridicat a evenimentelor non-SCD. Ca urmare, ghidurile actuale din ACC / AHA / HRS recomandă implantarea ICD pentru prevenirea primară a SCD la această populație după o perioadă de 40 de zile de terapie medicală orientată (sau o perioadă de 90 de zile de terapie medicală ghidată dacă revascularizarea este efectuate) (Figura 1) .5
Figura 1: Prevenirea primară a SCD la pacienții cu boală cardiacă ischemică
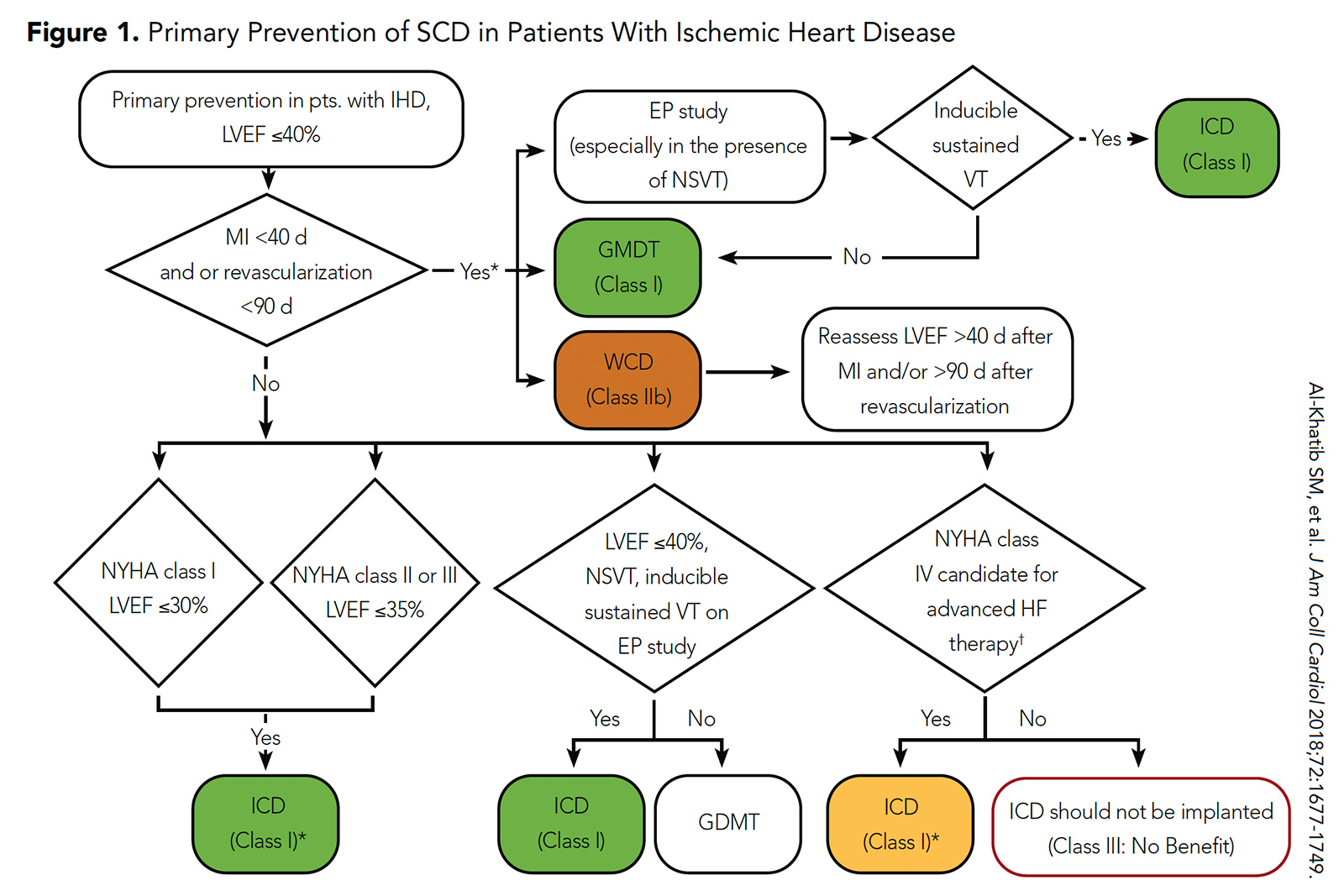 Faceți clic pe imaginea de mai sus pentru o vizualizare mai mare.
Faceți clic pe imaginea de mai sus pentru o vizualizare mai mare. Figura 2: Ghidul ACC / AHA / HRS 2017 pentru utilizarea defibrilatorului portabil Cardioverter
 Faceți clic pe imaginea de mai sus pentru o vedere mai mare.
Faceți clic pe imaginea de mai sus pentru o vedere mai mare.
Cu toate acestea, riscul de SCD în perioada imediată post-IMA este cel mai mare în primele 30 de zile. Studiul VALIANT a înscris 14.609 pacienți cu FEVS ≤ 40% după IMA și a demonstrat că 7% dintre pacienți au prezentat moarte subită sau stop cardiac pe o perioadă de urmărire de doi ani. Un 19% alarmant din aceste decese a avut loc în primele 30 de zile după IMA, iar riscul a fost cel mai mare la pacienții cu FEVS ≤30% (2,3% pe lună) .6
Luate împreună cu rezultatele DINAMIT și IRIS, rezultatele VALIANT au indicat necesitatea unei strategii non-ICD pentru a proteja pacienții împotriva apariției SCD. WCD, care era deja aprobat de FDA în momentul acestor studii, părea să fie soluția perfectă.
Versiunea disponibilă în prezent a WCD este LifeVest de la Zoll Medical Corporation.7 Dispozitivul constă dintr-un îmbrăcăminte pentru piept cu două tampoane de defibrilator poziționate vertical de-a lungul spatelui, o centură frontală care conține un tampon de defibrilator poziționat orizontal cu electrozi care detectează ritmul cardiac și o mică cutie de monitorizare care înregistrează ritmurile și conține bateria. Odată activat, LifeVest poate oferi pacientului trei alarme posibile: o alertă de gong care indică atenția asupra casetei monitorului; o alertă de vibrație care indică faptul că a fost detectată o aritmie letală și că se activează secvența de tratament WCD; iar o alertă de sirenă care indică un șoc este iminentă. Imediat înainte de eliberarea șocului, un gel albastru este eliberat din cele trei tampoane de defibrilare pe pacient pentru a îmbunătăți contactul pentru conducerea electrică. Vectorul șocant se află între tampoanele defibrilatorului din spate și tamponul defibrilatorului din centura frontală.
Experiența reală cu WCD a fost descrisă în numeroase studii publicate din 2001 până în 2018. Unul dintre cele mai mari cohorte de pacienți studiați au inclus 8.453 de pacienți din registrul Zoll. În total, 133 de pacienți (1,6%) au primit 309 șocuri adecvate, 91% dintre șocuri reușind să resusciteze pacientul dintr-o tahiaritmie ventriculară (84% la pacienții nevascularizați și 95% la pacienții revascularizați). Timpul mediu de la IAM la șoc a fost de 16 zile, iar 75% dintre șocuri au avut loc în luna după AMI.8
Mult așteptatul studiu VEST a fost prezentat ca un studiu clinic de ultimă oră de către autorul principal Jeffrey E. Olgin, MD, FACC, la ACC.18 și, în cele din urmă, publicat în New England Journal of Medicine.Scopul studiului VEST a fost de a determina eficacitatea WCD în timpul perioadei înainte ca DCI să fie indicate la pacienții care au avut un IM și au o FEVS redusă. Pe o perioadă de aproape zece ani de înscriere, studiul a randomizat 2.302 pacienți cu IAM și o FEVS ≤35% într-un raport de 2: 1 la WCD vs. fără WCD. Analiza a fost efectuată în mod intenționat de tratat.
Rezultatele obținute de VEST au fost remarcabile pentru nicio diferență semnificativă în rezultatul compozit primar al morții subite sau al decesului provocat de tahicardie ventriculară sau fibrilație ventriculară la 90 de zile (aritmică) deces), care a apărut la 1,6% dintre pacienții din grupul WCD și la 2,4% dintre pacienții din grupul non-WCD (risc relativ, 0,66; interval de încredere 95%, 0,37-121; p = 0,18).
În special, 43 de pacienți (2,8%) din grupul WCD nu au purtat niciodată un dispozitiv și 20 de pacienți (2,6%) din grupul non-WCD au primit dispozitivul în afara studiului; 10 pacienți din grupul WCD (0,7%) și 15 pacienți din grupul non-WCD (1,5%) au fost pierduți la urmărire, iar doi pacienți din fiecare grup (5% total) au avut date insuficiente pentru a determina cauza moarte. Autorii și-au exprimat îngrijorarea cu privire la faptul că neaderarea la purtarea WCD în grupul WCD ar fi putut reduce puterea studiului, deoarece timpul de purtare a WCD așteptat de 70% a fost îndeplinit doar în primele două săptămâni ale procesului. În cele din urmă, studiul VEST a fost privit ca un studiu negativ pentru capacitatea WCD de a reduce semnificativ riscul de SCD în populația sa țintă.2
Cu toate acestea, rezultatele negative nu par să descurajeze utilizarea WCD și în schimb, i-a încurajat pe cercetători să conteste descoperirile sale. Cea mai mare meta-analiză disponibilă din 28 de studii cu 33.242 de pacienți (inclusiv brațul intervențional al studiului VEST) din 2001-2018 a relevat că tratamentele adecvate WCD, șocurile WCD adecvate și șocurile WCD inadecvate au avut loc la o rată de 7/100 de persoane , 5/100 de persoane și respectiv 2/100 de persoane, pe o perioadă de trei luni.
În această meta-analiză, pacienții cu cardiomiopatie ischemică, cardiomiopatie nonischemică și cardiomiopatie mixtă au prezentat WCD adecvat tratamente la o rată de 8/100-persoane, 6/100-persoane și respectiv 3/100-persoane, pe o perioadă de trei luni. În comparație cu pacienții cu cardiomiopatie ischemică în VEST, pacienții cu cardiomiopatie ischemică din cohorta non-VEST au demonstrat o incidență mai mare a terapiei adecvate WCD (11/100-persoane față de 1/100-persoane peste trei luni). La examinarea tiparului prescripției WCD, autorii au făcut observația interesantă că utilizarea continuă a WCD „este probabil condusă de finalitatea SCD și parțial de teama de litigii, în ciuda absenței datelor care să o susțină.” 9
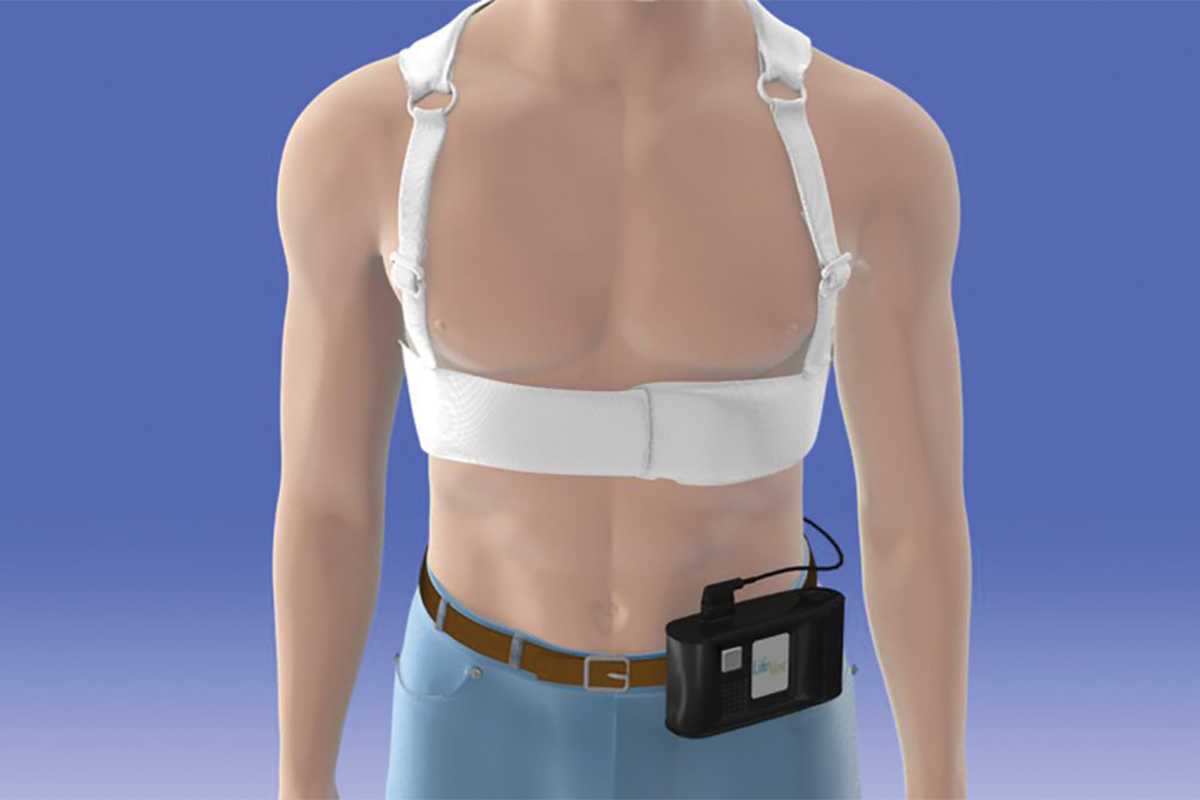
Al doilea dintre aceste studii a examinat mortalitatea și costurile asociate cu utilizarea WCD la 16.935 de pacienți din datele despre revendicările Medicare. Utilizarea WCD a fost asociată cu o reducere semnificativă a mortalității la un an după IMA (19,8% față de 11,5%; p = 0,017), iar această reducere cu 8,3% a mortalității absolute a corespuns unui raport cost-eficiență incremental (ICER) de 12.373,11 USD Cu alte cuvinte, utilizarea WCD costă 12.373 USD pentru a salva o viață în primul an după AMI. Conform Declarației ACC / AHA privind metodologia cost / valoare din ghidurile de practică clinică și măsurile de performanță, ICER pentru WCD ar fi clasificat ca o resursă de valoare ridicată (ICER 12
Deși călătoria pentru acceptarea WCD a fost a fost înconjurător, și-a câștigat locul printre lista scurtă a dispozitivelor medicale moderne de salvare a vieții. În consecință, în cea mai recentă orientare ACC / AHA / HRS din 2017, utilizarea unui WCD după IMA la pacienții cu FEVS ≤35% a a primit o recomandare IIb (Figura 2) .5
La fel ca toate terapiile, WCD este cel mai eficient atunci când este utilizat conform prescripției, dar acest lucru necesită aderență continuă timp de până la 90 de zile, precum și o atenție constantă la alarme de dispozitiv care pot deveni activate la un moment dat. Sunt în curs de dezvoltare pentru a îmbunătăți articolele de îmbrăcăminte, monitoarele și experiența generală a pacientului, dar aderența va limita probabil populația de pacienți care va beneficia efectiv de acest dispozitiv greoi. t o cardiologul să decidă ce pacienți sunt cei mai potriviți candidați pentru a primi nu numai LifeVest-ul, ci și să îl poarte.

Acest articol a fost scris de Edward Chu, MD, (@Ed_Chu_MD), membru în instruire în electrofiziologie (FIT) la Mount Sinai Medical Center din New York.
- Feldman AM, Klein H, Tchou P și colab. Investigatori și coordonatori WEARIT; Anchetatorii și coordonatorii BIROAD. Utilizarea unui defibrilator purtabil la terminarea tahiaritmiilor la pacienții cu risc crescut de deces subit: rezultatele WEARIT / BIROAD. Pacing Clin Electrophysiol 2004; 27 (1): 4-9.
- Olgin JE, Pletcher MJ, Vittinghoff E și colab. VEST Anchetatori. Cardioverter-defibrilator purtabil după infarct miocardic.N Engl J Med 2018; 379: 1205-15.
- Hohnloser SH, Kuck KH, Dorian P și colab. Anchetatorii DINAMIT. Utilizarea profilactică a unui cardioverter-defibrilator implantabil după infarct miocardic acut. N Engl J Med 2004; 351: 2481-8.
- Steinbeck G, Andresen D, Seidl K, și colab. Investigatorii IRIS. Implantarea defibrilatorului devreme după infarctul miocardic. N Engl J Med 2009; 361: 1427-36.
- Al-Khatib SM, Stevenson WG, Ackerman MJ și colab. Ghidul AHA / ACC / HRS 2017 pentru managementul pacienților cu aritmii ventriculare și prevenirea morții subite cardiace: Rezumat: Un raport al Colegiului American de Cardiologie / American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol 2018; 72: 1677-1749.
- Solomon SD, Zelenkofske S, McMurray JJ și colab. Valsartan în Cercetătorii de Cercetare a Infarctului Miocardic Acut (VALIANT). Moarte subită la pacienții cu infarct miocardic și disfuncție ventriculară stângă, insuficiență cardiacă sau ambele. N Engl J Med 2005; 352: 2581-8.
- Zoll LifeVest. Zoll Medical Corporation. Disponibil aici Accesat la 13 septembrie 2020.
- Epstein AE, Abraham WT, Bianco NR și colab. Utilizarea cardioverter-defibrilatorului purtabilă la pacienții percepuți ca având un risc crescut de infarct post-miocardic precoce. J Am Coll Cardiol 2013; 62: 2000-7.
- Masri A, Altibi AM, Erqou S și colab. Terapie purtabilă cu cardioverter-defibrilator pentru prevenirea morții subite cardiace: o analiză sistematică și meta-analiză. JACC Clin Electrophysiol 2019; 5: 152-61.
- Olgin JE, Lee BK, Vittinghoff E și colab. Impactul conformității purtătorului cardioverter-defibrilator asupra rezultatelor din studiul VEST: analize tratate și per protocol. J Cardiovasc Electrophysiol 2020; 31: 1009-18.
- Clark MA, Szymkiewicz SJ, Volosin K. Mortalitatea și costurile asociate defibrilatoarelor cardioverter purtabile după infarct miocardic acut: O analiză de cohortă retrospectivă a datelor despre revendicările medicale. J Innov Card Rhythm Manag 2019; 10: 3866-73.
- Anderson JL, Heidenreich PA, Barnett PG și colab. Grupul de lucru ACC / AHA privind măsurile de performanță; Grupul de lucru ACC / AHA privind orientările practice. Declarație ACC / AHA privind metodologia cost / valoare în ghidurile de practică clinică și măsurile de performanță: un raport al Colegiului American de Cardiologie / American Heart Association Task Force on Performance Measures și Task Force on Practice Guidelines. J Am Coll Cardiol 2014; 63: 2304-22.
Subiecte clinice: Aritmii și EP clinice, SCD / Aritmii ventriculare
Cuvinte cheie: Publicații ACC, Revista Cardiologie, Administrația Alimentelor și Medicamentelor din Statele Unite, Aprobarea dispozitivului, Fibrilația ventriculară, Incidență, Volumul accident vascular cerebral, Risc, Intervale de încredere, Medicare, Cost -Analiza beneficiilor, vibrații, studii de urmărire, obiective, analiza intenției de a trata, pierdere de urmărire, standard de îngrijire
< Înapoi la listele br>