Um caso de doença celíaca e pistas diagnósticas
Comentário de Josh Olstein MD, Residente chefe da medicina interna da NYU
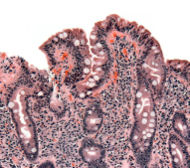
Sr. J é um senhor caucasiano de 56 anos que se queixou de “Eu simplesmente não consigo fazer o que costumava fazer. Simplesmente não tenho energia”. Ele se descreve como um sujeito saudável que nunca teve problemas com seu nível de energia até cerca de um ano atrás. Embora não tenha notado qualquer perda de peso, ele negou qualquer ganho de peso, apesar das porções de lenhador que come (sem desrespeito pretendia o público lenhador). Ele negou quaisquer outras queixas sistêmicas. Sua história médica e social anterior não é contributiva e ele não fornece nenhuma história familiar pertinente de doença, em particular nega qualquer história de neoplasia. O exame físico revela um indivíduo bem desenvolvido, sem nada fora da faixa normal, exceto alguma palidez conjuntival leve. O exame laboratorial revela uma anemia microcítica significativa e transaminite leve. Três amostras de fezes enviadas para avaliar a presença de sangue oculto foram negativas. Apesar disso, ele foi submetido a um exame colonoscópico, que revelou um pólipo sigmóide de 3 mm, e uma esofagogastroduodenoscopia, que parecia normal, exceto por eritema gástrico leve. As biópsias foram feitas em seu antro gástrico e d no meio do corpo, maior curva de seu estômago, bem como da mucosa duodenal de aparência normal. O aspecto histológico das biópsias gástricas era normal, mas as biópsias duodenais revelaram grave embotamento das vilosidades, hipertrofia das criptas, com infiltração linfocítica da mucosa. O patologista sugeriu que os resultados eram consistentes com doença celíaca, um diagnóstico que foi confirmado por um anticorpo transglutaminase de tecido IgA positivo. Após repetir o questionamento, o paciente continuou a negar qualquer sintomatologia gastrointestinal.
A variabilidade e a natureza inespecífica dos sintomas experimentados por pacientes com doença celíaca freqüentemente levam a diagnósticos tardios e perdidos dessa condição comum. Até 85% dos casos não são diagnosticados e, portanto, muitos pacientes estão sujeitos ao aumento da morbidade e mortalidade da doença não tratada. Provavelmente, o maior obstáculo para o diagnóstico da doença celíaca é a falha em considerar e testar a doença. Recentemente, um estudo publicado no British Medical Journal descreveu e validou uma ferramenta de decisão clínica que era altamente sensível na detecção da doença celíaca. Antes de discutir este artigo, vamos revisar brevemente alguns dos antecedentes da doença celíaca.
Descrita pela primeira vez em 1888, a doença celíaca, também conhecida como sprue ou enteropatia sensível ao glúten, é uma condição inflamatória autoimune desencadeada pela gliadina, um componente da proteína glúten encontrada em vários grãos diferentes (trigo, cevada e centeio). A condição é mais comum entre aqueles com ascendência do norte da Europa, mas é encontrada em todo o mundo e tem uma forte predisposição genética. Os tipos de HLA DQ2 e DQ8 são mais comumente associados à doença. Na doença clássica, a ingestão contínua de produtos contendo glúten leva à inflamação da mucosa, que pode resultar em uma síndrome de má absorção com deficiências de vitaminas e minerais, perda de peso e diarreia. Embora a má absorção e a diarreia sejam características clássicas da doença celíaca, os pacientes, como o indivíduo descrito anteriormente, podem não ter diarreia e podem até estar constipados. Uma infinidade de diversos sintomas extra-intestinais também pode predominar ou complicar o quadro clínico da doença celíaca. Entre eles estão distúrbios neuropsiquiátricos, anemia por deficiência de ferro, artrite, osteoporose, testes de função hepática anormais e infertilidade. Outros distúrbios de autoimunidade são mais frequentes entre as pessoas com doença celíaca, incluindo diabetes mellitus tipo I, doenças da tireóide e do fígado e dermatite herpetiforme. Os autoanticorpos associados, ou seja, anticorpos anti-endomísio e anticorpos anti-transglutaminase tecidual, foram bem caracterizados e estão se tornando auxiliares cada vez mais confiáveis no diagnóstico. O “padrão-ouro”, no entanto, continua sendo a biópsia do intestino delgado. Os achados da biópsia da doença celíaca são atrofia vilosa associada a linfócitos intraepiteliais e hiperplasia de cripta. É importante notar que, dada a maior incidência de deficiência seletiva de IgA entre pacientes com doença celíaca, vale a pena garantir que o paciente seja capaz de produzir IgA antes do teste sorológico para anticorpos IgA anti-endomísio e IgA anti-transglutaminase tecidual. A maioria dos pacientes melhora com a remoção do glúten da dieta.
O artigo que mencionei anteriormente avaliou as características de uma ferramenta de decisão clínica a ser usada para determinar quem deveria receber endoscopia com biópsia de intestino delgado para avaliar a doença celíaca. Eles incluíram prospectivamente 2.000 pacientes que foram encaminhados para receber um EGD por qualquer motivo.Todos os pacientes realizaram sorologia para anticorpos antitransglutaminase (TTG) e foram submetidos à biópsia do intestino delgado. Os pacientes foram classificados como de alto ou baixo risco para doença celíaca com base na presença ou ausência de qualquer um dos seguintes: perda de peso, diarreia ou anemia. Sua ferramenta de decisão clínica recomendou biópsia do intestino delgado para qualquer paciente de alto risco ou aqueles com anticorpos anti-TTG positivos. No total, foram diagnosticados 77 (3,9%) casos de doença celíaca. A sensibilidade e o valor preditivo negativo do teste de anticorpos isoladamente foram 90,9% e 99,6%, respectivamente. A sensibilidade e o valor preditivo negativo da ferramenta de decisão clínica foi de 100% e 100%, respectivamente. Os resultados deste estudo sugerem que a biópsia do intestino delgado de pacientes com uma sorologia positiva ou características de alto risco irá capturar todos os casos de doença celíaca, e a biópsia pode ser adiada com segurança entre aqueles com sorologias negativas e ausência de características de alto risco.
Como sugere o editorial anexo, essa abordagem provavelmente não alterará o gerenciamento, pois a maioria dos algoritmos de diagnóstico já incorpora esses fatores. No entanto, o estudo valida fortemente nossa prática clínica atual. Contanto que consideremos e continuemos a testar pacientes apropriados para doença celíaca, o diagnóstico não deve nos iludir e devemos ser capazes de prevenir ou interromper o desenvolvimento de morbidade significativa entre aqueles que sofrem de doença celíaca.
Imagem cortesia da Wikipedia
Compartilhar: Twitter | Facebook | O email