O desfibrilador cardioversor vestível: uma vida (colete) de controvérsia

Os EUA Food and Drug Administration (FDA) em 2001 aprovou um dispositivo médico depois que seu ensaio clínico fundamental demonstrou segurança e eficácia em cinco dos sete pacientes que receberam tratamento.1 Por mais de uma década, estudos observacionais reais com o dispositivo médico descrito variando interpretações de utilidade.
Em 2018, 17 anos após a aprovação do FDA, os resultados do primeiro ensaio clínico randomizado do dispositivo médico revelaram resultados negativos.2 Até hoje, este dispositivo médico continua a ser prescrito, e , em certas instituições, tornou-se o padrão de atendimento. Esta é a história do LifeVest®, o único cardioversor desfibrilador vestível (WCD) aprovado pela FDA indicado para reduzir o risco de morte cardíaca súbita (MSC) em pacientes com fração de ejeção ventricular esquerda reduzida (LVEF) que sofreram um infarto agudo do miocárdio (IAM).
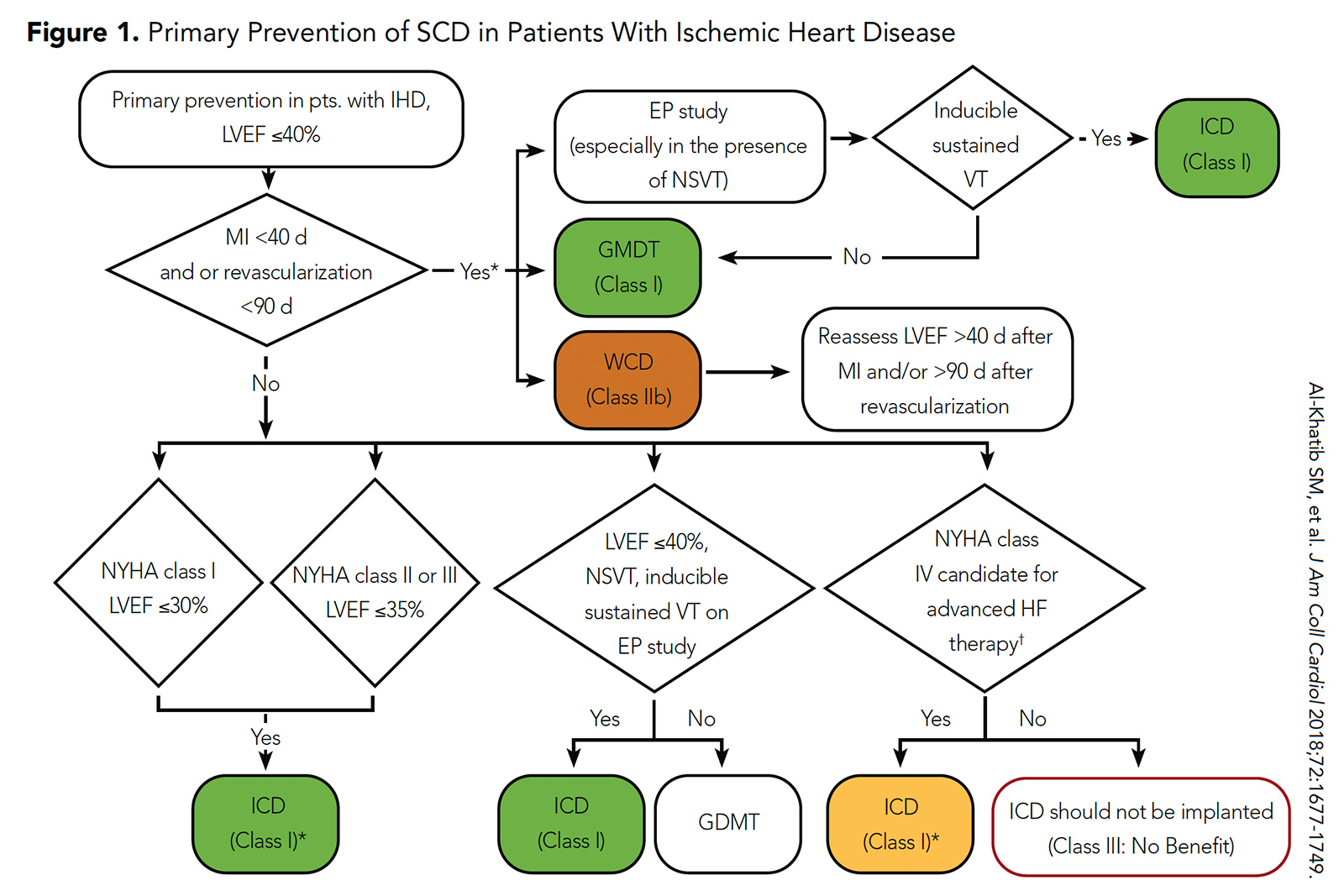
O papel de um CDI no cenário pós-IAM imediato em pacientes com FEVE ≤35-40% foi explorado anteriormente em dois ensaios clínicos randomizados (DINAMIT e IRIS) .3, 4 No DINAMIT, houve uma taxa significativamente mais baixa de MSC em pacientes randomizados para CDI do que sem CDI (4% vs. 8%; p = 0,009), mas houve uma taxa significativamente maior de mortes não-DF no grupo de CDI do que no grupo sem CDI (15% vs. 9%; p = 0,02). Da mesma forma no IRIS, houve uma taxa significativamente mais baixa de SCD em pacientes randomizados para ICD do que nenhum ICD (6% vs. 13%; p = 0,049), mas houve uma taxa significativamente maior de mortes não SCD no grupo ICD do que no grupo sem CDI (15% vs. 9%; p = 0,001).
Embora os CDIs tenham sido associados a um menor risco de MSC nesses estudos randomizados, isso foi compensado pela associação com alto risco de eventos não SCD. Como resultado, as diretrizes atuais da ACC / AHA / HRS recomendam a implantação de CDI para prevenção primária de MSC nesta população após um período de 40 dias de terapia médica orientada por diretrizes (ou período de 90 dias de terapia médica orientada por diretrizes se a revascularização for realizada) (Figura 1) .5
Figura 1: Prevenção primária de MSC em pacientes com doença cardíaca isquêmica
 Clique na imagem acima para ampliá-la.
Clique na imagem acima para ampliá-la. Figura 2: Diretriz ACC / AHA / HRS 2017 para uso de desfibrilador cardioversor vestível
 Clique na imagem acima para ampliá-la.
Clique na imagem acima para ampliá-la.
No entanto, o risco de MSC no período pós-IAM imediato é maior nos primeiros 30 dias. O estudo VALIANT envolveu 14.609 pacientes com FEVE ≤40% após IAM e demonstrou que 7% dos pacientes sofreram morte súbita ou parada cardíaca em um período de acompanhamento de dois anos. Um alarmante 19% dessas mortes ocorreram nos primeiros 30 dias após o IAM, e o risco foi maior em pacientes com FEVE ≤30% (2,3% por mês) .6
Em conjunto com os resultados de DINAMIT e IRIS, os resultados do VALIANT indicaram a necessidade de uma estratégia não-CDI para proteger os pacientes contra a ocorrência de MSC. O WCD, que já era aprovado pela FDA no momento desses testes, parecia ser a solução perfeita.
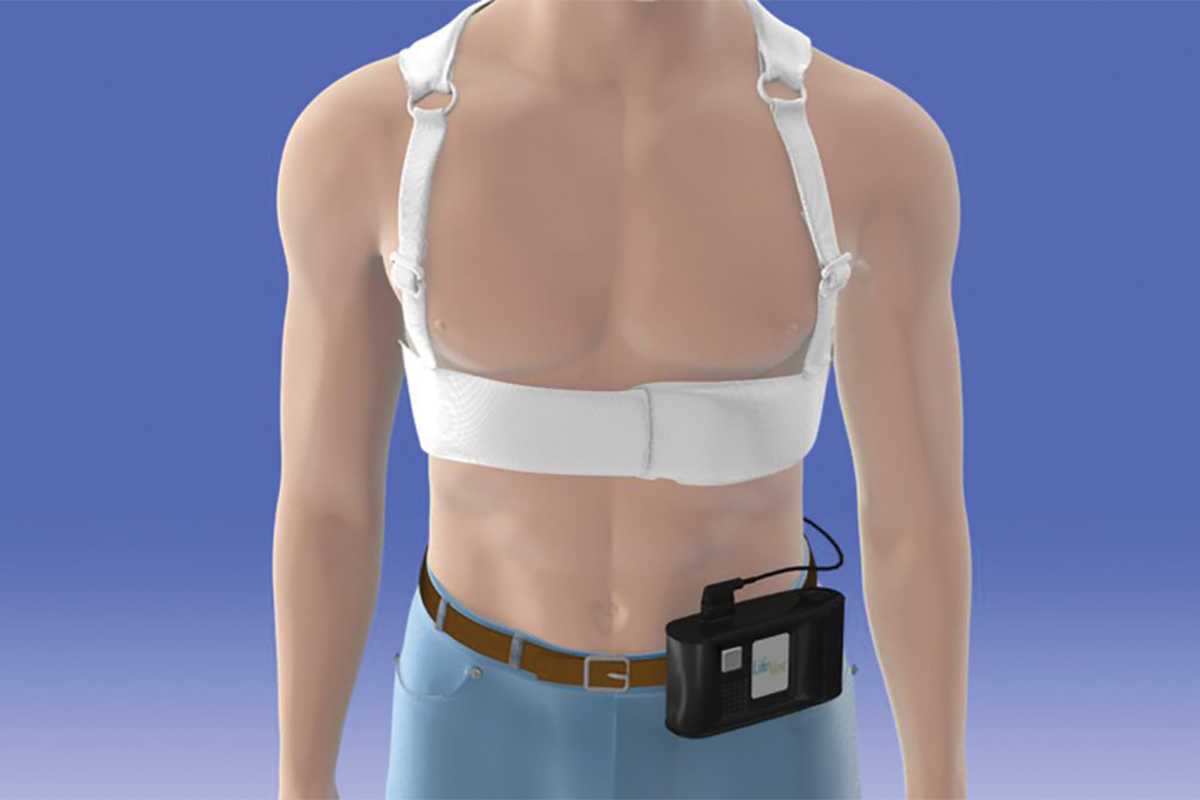
A versão atualmente disponível do WCD é o LifeVest da Zoll Medical Corporation.7 O dispositivo consiste em um vestimenta torácica com dois eletrodos desfibriladores posicionados verticalmente nas costas, uma cinta frontal contendo um eletrodo desfibrilador posicionado horizontalmente com eletrodos que detectam o ritmo cardíaco e uma pequena caixa para monitor que registra os ritmos e contém a bateria. Uma vez ativado, o LifeVest pode fornecer ao paciente três alarmes possíveis: um alerta de gongo que indica que é necessária atenção à caixa do monitor; um alerta vibratório que indica que uma arritmia letal foi detectada e que a sequência de tratamento do WCD está sendo ativada; e um alerta de sirene que indica que um choque é iminente. Imediatamente antes da aplicação do choque, um gel azul é liberado dos três eletrodos de desfibrilação no paciente para melhorar o contato para a condução elétrica. O vetor de choque está entre os eletrodos de desfibrilador nas costas e os eletrodos de desfibrilação no cinto frontal.
A experiência do mundo real com o WCD foi descrita em vários estudos publicados de 2001 a 2018. Um dos As maiores coortes de pacientes estudadas incluíram 8.453 pacientes do registro Zoll. No total, 133 pacientes (1,6%) receberam 309 choques apropriados com 91% dos choques bem-sucedidos na ressuscitação do paciente de uma taquiarritmia ventricular (84% em pacientes não revascularizados e 95% em pacientes revascularizados). O tempo médio do IAM ao choque foi de 16 dias, e 75% dos choques ocorreram no mês após o IAM.8
O estudo VEST há muito aguardado foi apresentado como um ensaio clínico de última hora pelo autor principal Jeffrey E. Olgin, MD, FACC, em ACC.18, e finalmente publicado no New England Journal of Medicine.O objetivo do estudo VEST foi determinar a eficácia do WCD durante o período antes que os ICDs sejam indicados em pacientes que tiveram um IM e têm uma FEVE reduzida. Ao longo de um período de inscrição de quase dez anos, o estudo randomizou 2.302 pacientes com IAM e uma LVEF ≤35% em uma proporção de 2: 1 para WCD vs. sem WCD. A análise foi conduzida com base na intenção de tratar.
Os resultados do VEST foram notados por nenhuma diferença significativa no resultado composto primário de morte súbita ou morte por taquicardia ventricular ou fibrilação ventricular em 90 dias (arrítmica morte), que ocorreu em 1,6% dos pacientes no grupo WCD e em 2,4% dos pacientes no grupo não WCD (risco relativo, 0,66; intervalo de confiança de 95%, 0,37-121; p = 0,18).
Notavelmente, 43 pacientes (2,8%) no grupo com WCD nunca usaram um dispositivo e 20 pacientes (2,6%) no grupo sem WCD receberam o dispositivo fora do estudo; 10 pacientes no grupo WCD (0,7%) e 15 pacientes no grupo não WCD (1,5%) foram perdidos para acompanhamento, e dois pacientes em cada grupo (5% do total) tinham dados insuficientes para determinar a causa do súbito morte. Os autores expressaram preocupação de que a não adesão ao uso do WCD no grupo de WCD pode ter reduzido o poder do estudo, já que o tempo de uso esperado do WCD de 70% só foi atingido nas primeiras duas semanas do ensaio. Em última análise, o ensaio VEST foi visto como um estudo negativo para a capacidade do WCD de reduzir significativamente o risco de SCD em sua população-alvo.2
No entanto, os resultados negativos não parecem dissuadir o uso de WCD e em vez disso, incentivou os pesquisadores a desafiar suas descobertas. A maior meta-análise disponível de 28 estudos com 33.242 pacientes (incluindo o braço intervencionista do ensaio VEST) de 2001-2018 revelou que tratamentos apropriados de WCD, choques de WCD apropriados e choques de WCD inadequados ocorreram a uma taxa de 7/100 pessoas , 5/100 pessoas e 2/100 pessoas, respectivamente, ao longo de um período de três meses.
Nesta meta-análise, pacientes com cardiomiopatia isquêmica, cardiomiopatia não isquêmica e cardiomiopatia mista experimentaram WCD apropriado tratamentos a uma taxa de 8/100 pessoas, 6/100 pessoas e 3/100 pessoas, respectivamente, durante um período de três meses. Em comparação com pacientes com cardiomiopatia isquêmica em VEST, os pacientes com cardiomiopatia isquêmica na coorte não VEST demonstraram uma maior incidência de terapia de WCD apropriada (11/100 pessoas vs. 1/100 pessoas em três meses). Ao examinar o padrão de prescrição de WCD, os autores fizeram a observação interessante de que o uso contínuo de WCD “é provavelmente motivado pela finalidade da SCD e em parte pelo medo de litígio, apesar da ausência de dados para apoiá-lo.” 9 p. >
O segundo desses estudos examinou a mortalidade e os custos associados ao uso de WCD em 16.935 pacientes a partir dos dados de reclamações do Medicare. O uso de WCD foi associado a uma redução significativa na mortalidade em um ano após IAM (19,8% vs. 11,5%; p = 0,017), e essa redução de 8,3% na mortalidade absoluta correspondeu a uma relação custo-efetividade incremental (RCEI) de $ 12.373,11 Em outras palavras, o uso do WCD custa $ 12.373 para salvar uma vida no primeiro ano após o IAM. De acordo com a Declaração ACC / AHA sobre Metodologia de Custo / Valor em Diretrizes de Prática Clínica e Medidas de Desempenho, o ICER para o WCD seria classificado como um recurso de alto valor (ICER 12
Embora a jornada para a aceitação do WCD tenha sido tortuoso, ganhou seu lugar entre a pequena lista de dispositivos médicos que salvam vidas dos dias modernos. Assim, na mais recente diretriz ACC / AHA / HRS de 2017, o uso de um WCD após IAM em pacientes com FEVE ≤35% recebeu uma recomendação IIb (Figura 2) .5
Como todas as terapias, o WCD é mais eficaz quando usado conforme prescrito, mas isso requer adesão contínua por até 90 dias, bem como atenção constante para os vários alarmes do dispositivo que podem ser ativados a qualquer momento. Desenvolvimentos estão em andamento para melhorar as roupas, os monitores e a experiência geral do paciente, mas a adesão provavelmente limitará a população de pacientes que realmente se beneficiará com este dispositivo pesado. Enquanto isso, ele permanecerá ativo t o O cardiologista deve decidir quais pacientes são os candidatos mais adequados para não apenas receber o LifeVest, mas também usá-lo.

Este artigo foi escrito por Edward Chu, MD, (@Ed_Chu_MD), Eletrofisiologia Fellow in Training (FIT) no Mount Sinai Medical Center em Nova York.
- Feldman AM, Klein H, Tchou P, et al. Investigadores e coordenadores do WEARIT; Investigadores e coordenadores da BIROAD. Uso de um desfibrilador vestível para encerrar taquiarritmias em pacientes com alto risco de morte súbita: resultados do WEARIT / BIROAD. Pacing Clin Electrophysiol 2004; 27 (1): 4-9.
- Olgin JE, Pletcher MJ, Vittinghoff E, et al. VEST Investigators. Desfibrilador cardioversor vestível após infarto do miocárdio.N Engl J Med 2018; 379: 1205-15.
- Hohnloser SH, Kuck KH, Dorian P, et al; DINAMIT Investigators. Uso profilático de cardioversor-desfibrilador implantável após infarto agudo do miocárdio. N Engl J Med 2004; 351: 2481-8.
- Steinbeck G, Andresen D, Seidl K, et al; Investigadores IRIS. Implante de desfibrilador logo após o infarto do miocárdio. N Engl J Med 2009; 361: 1427-36.
- Al-Khatib SM, Stevenson WG, Ackerman MJ, et al. Diretriz da AHA / ACC / HRS 2017 para o manejo de pacientes com arritmias ventriculares e a prevenção de morte cardíaca súbita: Resumo executivo: Um relatório do American College of Cardiology / Força-Tarefa da American Heart Association sobre as Diretrizes de Prática Clínica e da Heart Rhythm Society. J Am Coll Cardiol 2018; 72: 1677-1749.
- Solomon SD, Zelenkofske S, McMurray JJ, et al. Valsartan in Acute Myocardial Infarction Trial (VALIANT) Investigators. Morte súbita em pacientes com infarto do miocárdio e disfunção ventricular esquerda, insuficiência cardíaca ou ambos. N Engl J Med 2005; 352: 2581-8.
- Zoll LifeVest. Zoll Medical Corporation. Disponível aqui Acessado em 13 de setembro de 2020.
- Epstein AE, Abraham WT, Bianco NR, et al. Uso de cardioversor-desfibrilador vestível em pacientes considerados de alto risco no início do período pós-infarto do miocárdio. J Am Coll Cardiol 2013; 62: 2000-7.
- Masri A, Altibi AM, Erqou S, et al. Terapia cardioversor-desfibrilador vestível para a prevenção de morte cardíaca súbita: uma revisão sistemática e meta-análise. JACC Clin Electrophysiol 2019; 5: 152-61.
- Olgin JE, Lee BK, Vittinghoff E, et al. Impacto da conformidade do cardioversor-desfibrilador vestível nos resultados do estudo VEST: análises conforme tratado e por protocolo. J Cardiovasc Electrophysiol 2020; 31: 1009-18.
- Clark MA, Szymkiewicz SJ, Volosin K. Mortalidade e custos associados a cardioversores desfibriladores vestíveis após infarto agudo do miocárdio: uma análise de coorte retrospectiva de dados de reivindicações do Medicare. J Innov Card Rhythm Manag 2019; 10: 3866-73.
- Anderson JL, Heidenreich PA, Barnett PG, et al; Força-Tarefa ACC / AHA sobre Medidas de Desempenho; Força-Tarefa ACC / AHA sobre Diretrizes Práticas. Declaração da ACC / AHA sobre a metodologia de custo / valor nas diretrizes de prática clínica e medidas de desempenho: um relatório do American College of Cardiology / Força-Tarefa da American Heart Association sobre Medidas de Desempenho e da Força-Tarefa sobre Diretrizes Práticas. J Am Coll Cardiol 2014; 63: 2304-22.
Tópicos clínicos: Arritmias e EP Clínica, SCD / Arritmias Ventriculares
Palavras-chave: ACC Publications, Cardiology Magazine, United States Food and Drug Administration, Aprovação de dispositivo, Fibrilação ventricular, Incidência, Volume de AVC, Risco, Intervalos de confiança, Medicare, Custo -Análise de benefício, vibração, estudos de acompanhamento, metas, análise de intenção de tratar, perda de acompanhamento, padrão de atendimento
< Voltar para listagens