7 indicações para um estudo de bolha de eco

Solução salina agitada” Estudo de bolha de eco “é muitas vezes uma técnica ecocardiográfica complementar negligenciada. O que é um estudo de bolha de eco? Quais são as indicações e interpretação para o uso de solução salina agitada,” estudo de bolha “? Esta semana, o Dr. Ali e o Dr. Nossikoff fornecerão 7 indicações para um estudo de bolha de eco e uma revisão de como interpretar os resultados. Leia mais sobre os dois médicos nos artigos desta semana para educadores.
Estudo da bolha do eco: o que é?
Um estudo de bolha de eco é uma injeção de solução salina após agitação com ar para criar micro-bolhas que refletem o ultrassom em uma veia a fim de alcançar e opacificar as câmaras cardíacas direitas, o seio coronário em casos de persistente veia cava superior esquerda (PLSVC), ou o pericárdio durante a pericardiocentese.
7 Indicações para um estudo de eco-bolha
1- Detecção de shunts (PFO, ASD, pulmonar)
2- Detecção de veia cava superior esquerda persistente.
3- Intensificação do sinal TR quando você tem dificuldade para estimar a pressão sistólica do VD
4- Delineamento das bordas e massas do coração direito ( incluindo a espessura da parede do VD).
5- Melhorar a imagem do tronco pulmonar e das artérias, especialmente ao procurar trombos, que aparecerão como defeitos de preenchimento de contraste.
6- Durante a peric guiada por eco ardiocentese.
7- Para controle de cateter venoso central após a inserção.
Como realizar e interpretar descobertas
Detecção de shunts
Em geral; o aparecimento de micro-bolhas no lado esquerdo do coração após seu aparecimento nas câmaras direitas é considerado estudo de shunt positivo.
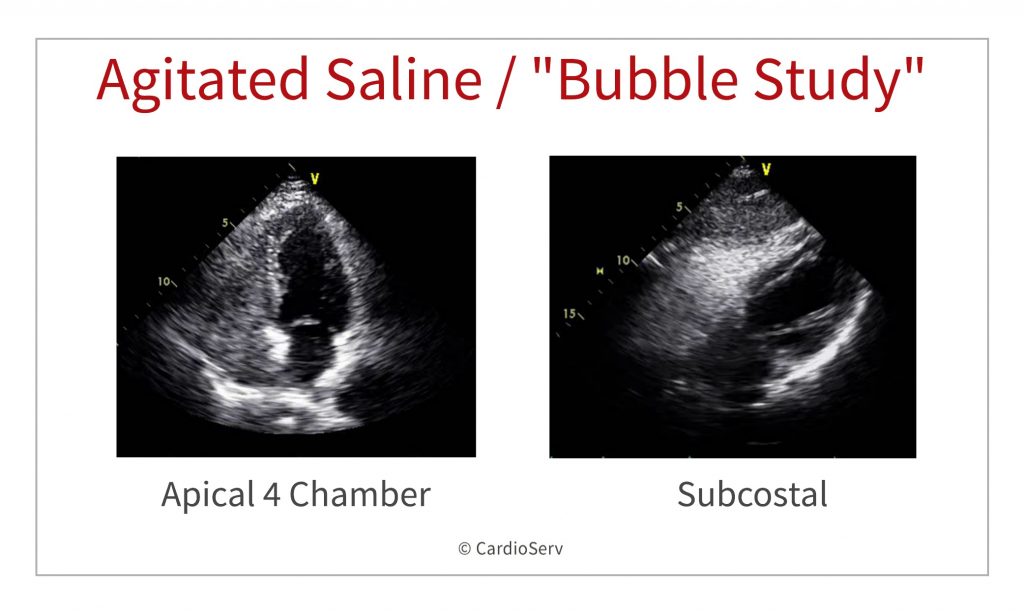
Mais comumente, a visão apical de quatro câmaras é usada, também a visão paraesternal do eixo curto na nível do septo atrial (nível da válvula aórtica) ou uma visão subcostal de quatro câmaras pode ser usada.
ASD / PFO
No caso de ASD ou PFO; a bolha deve aparecer no lado esquerdo do coração nos primeiros 3 a 4 ciclos cardíacos.
Se nenhuma bolha aparecer no lado esquerdo, o paciente é instruído a realizar a manobra de Valsalva (que leva à abertura do FOP durante sua liberação ) e bolhas aparecem no lado esquerdo no caso de PFO. A falha em demonstrar septo atrial transitório para a esquerda com liberação de Valsalva indica desempenho insuficiente da manobra e deve ser repetida.
Durante o ETE – os pacientes geralmente não são capazes de realizar Valsalva adequado. A maioria dos operadores agora usa compressão externa do fígado seguida de liberação causando aumento repentino no fluxo de VCI em direção à AR com efeitos semelhantes à liberação de Valsalva. Alguns operadores também usam tosse.
Outro achado é o chamado “jato negativo”, que aparece como defeito de enchimento no lado direito totalmente opacificado do coração na frente do CIA devido ao desvio da esquerda para a direita. Isso pode ser confundido com o fluxo competitivo da veia cava inferior ao longo do lado AR do septo teatral.
Malformações arteriovenosas pulmonares (PAVMs)
No caso de malformações arteriovenosas pulmonares (PAVMs) cuja área anormal dilatada os vasos fornecem um shunt da direita para a esquerda entre a circulação pulmonar e sistêmica e o shunt é extracardíaco; as microbolhas podem aparecer no lado esquerdo do coração após 5 ou mais ciclos cardíacos “bolhas tardias”. Na síndrome hepatopulmonar, que é tipicamente caracterizada por desaturação inexplicada em um paciente cirrótico, os PAVMs são microscópicos e não são visíveis na CTPA, a aparência do shunt da direita para a esquerda na ecocardiografia será a mesma que nos PAVMs clássicos, como geralmente visto em Osler-Weber-Rendu soro fisiológico. A solução salina agitada pode ser usada como técnica de radiação zero para triagem de familiares de pacientes com síndrome de Osler-Weber-Rendu.
Lembre-se de alguns pacientes com AR grande e enchimento lento devido a altas pressões de AR, completo A opacificação de RA vai demorar e o aparecimento de bolhas em LA pode ser atrasado, imitando o desvio no nível lungl.
Veia Cava Superior Esquerda Persistente
No caso de seio coronário dilatado e veia cava superior esquerda persistente duvidosa; a cânula deve ser inserida no braço esquerdo, e a solução salina agitada deve ser injetada através o braço esquerdo.
O teste é positivo para LSVC se a solução salina agitada aparecer no seio coronário antes de aparecer no lado direito do coração.
A imagem é melhor através da visão paraesternal do eixo longo. O modo M pode ser empregado para uma melhor resolução temporal, com o feixe centralizado em CS e RVOT.
Operadores experientes usam A4C angulado com inclinação posterior mostrando CS abrindo em RA. Como existem variantes anatômicas mais complexas, sugere-se uma segunda injeção no braço direito.
Intensificação do sinal TR
Caso o sinal TR por CW seja subótima e a pressão sistólica da artéria pulmonar seja importante para a tomada de decisão clínica; a injeção de solução salina em agitação e a obtenção de CW de TR tornam o sinal mais visível e mensurável, mas o ganho de CW deve ser diminuído, pois a salina agitada causa algum ruído. Neste caso, a gelofusina causará muito ruído de fundo e deve ser evitada.
Delinear bordas e massas do coração direito
Às vezes, em visualizações abaixo do ideal; as fronteiras do VD não estão claras ou você pode ter dúvidas sobre uma massa ou trabeculações dentro da cavidade do VD. A injeção de solução salina agitada pode ajudar a delinear as bordas do VD para medições precisas, uma vez que vai dentro dos recessos miocárdicos e separa o miocárdio denso compactado da cavidade. Isso também ajuda a diluir a parede livre do RV.
Imagem aprimorada das artérias pulmonares
Para determinação adequada do tamanho da artéria pulmonar & área sub / supravalvular; solução salina agitada pode ajudar se a imagem estiver abaixo do ideal. Trombos e massas podem aparecer como defeitos de enchimento.
Durante a pericardiocentese guiada por eco
Durante a pericardiocentese; A salina agitada pode ser usada durante o procedimento para diferenciar se a punção ocorre dentro do pericárdio ou em uma das câmaras cardíacas (principalmente RV), observando as microbolhas no pericárdio ou dentro de uma câmara.
Controle da linha venosa central após a inserção
O contraste deve aparecer imediatamente em AR após empurrar com força através de uma das portas da linha central, se não aparecer em tudo isso significa canulação arterial, se aparecer tarde – isso significa enrolamento do cateter. Ao usar uma porta de linha venosa central e forte agitação de soro fisiológico, ocorre alguma agitação mesmo sem ar, então você pode pular a etapa com 0,5– 1 ml de ar.
Resumo
Obrigado a Dr. Ahmed Mohamed Fareed Ali e Dr. Alexander Nossikoff por quebrar 7 indicações para um estudo de bolha de eco na primeira parte de nossa série de blog em 2 partes sobre solução salina agitada. Na próxima semana, os dois médicos explicarão como realizar o procedimento, quais suprimentos são necessários e dicas para otimizar a imagem.

Dr. Alexander Nossikoff