Samoregulujące niedokrwienne porażenie nerwu trzeciego
Około cztery miesiące później pacjent zgłosił się do swojego okulisty z podwójnym widzeniem obuocznym i zauważył, że objawy jego prawego oka wpływają na jego zdolność czytania i prowadzenia pojazdów. Pojawił się także bóle głowy z powodu tonicznego skurczu mięśnia czołowego przy próbie podniesienia prawej górnej powieki. Badanie wykazało ograniczoną ruchliwość zewnątrzgałkową jego prawego oka (OD) we wszystkich kierunkach, co wydawało się gorsze niż poprzednia prezentacja. Pozostała część jego fizycznego egzaminu była poza tym niczym nadzwyczajnym. Badania laboratoryjne, w tym OB i CRP, nie były niczym niezwykłym.
Historia okulistyczna w przeszłości
- Operacja usunięcia zaćmy obu oczu (OU) w 2010 roku
- PDR wymagające laserowej oftalmoskopii pośredniej OD i witrektomii przez pars plana z endolaserowym PRP lewego oka (OS) w 2017 roku
- Ozurdex OU (7 tygodni OD i 15 tygodni OS od ostatniej implantacji) od 2017
- Zastrzyki do ciała szklistego Avastin od 2012 roku
Historia medyczna w przeszłości
- Cukrzyca typu 2 od ponad 10 lat z PDR oprócz neuropatii obwodowej i lewej stopy amputacja z powodu nie gojącego się wrzodu. Ostatnia hemoglobina A1c wynosiła 9,3%.
- Nadciśnienie tętnicze
- Hiperlipidemia
Leki
- Aspiryna 81 mg 1 tabletka dziennie doustnie
- Insulina detemir 100 jednostek / ml wstrzyknąć 30 jednostek przed snem podskórnie
- Insulina glargine 100 jednostek / ml wstrzyknąć 30 jednostek przed snem podskórnie
- Metformina 500 mg 3 tabletki dziennie doustnie
- Ondansetron 4 mg w razie potrzeby doustnie
- Sitagliptyna 100 mg 1 tabletka dziennie doustnie
Alergie
Brak znanych alergii
Historia rodziny
- Matka i brat z cukrzycą typu 2 w wywiadzie
- Brat z nadciśnieniem tętniczym w wywiadzie
Historia społeczna
- Tytoń: 2,5-letnia historia palenia, rzucenie palenia na początku 2000 roku
- Alkohol: 1-2 drinki tygodniowo
Przegląd systemów
Negatywny, z wyjątkiem wymienionych w historii obecnej choroby. Pacjent w szczególności zaprzeczył utracie wagi, chromaniu szczęki, tkliwości skóry głowy i zmęczeniu.
BADANIE OKA
Ostrość wzroku z korekcją (Snellen)
- OD : 20/40, brak poprawy w przypadku otworków
- OS: 20/30, brak poprawy w przypadku otworków
Ruchliwość / wyrównanie oka
- OD:
| -3 | -3 | -3 |
| 0 | -4 | |
| -1 | -1 | -1 |
- System operacyjny: pełny
Ciśnienie wewnątrzgałkowe (Tonopen)
- OD: 20 mmHg
- OS: 16 mmHg
Źrenice
- OD: 3 mm (ciemny) → 2 mm (jasny) bez względnej aferentnej wady źrenicy (R APD)
- System operacyjny: 3 mm (ciemny) → 2 mm (jasny) bez RAPD
Zewnętrzny
OU: Normalny ruch czołowy
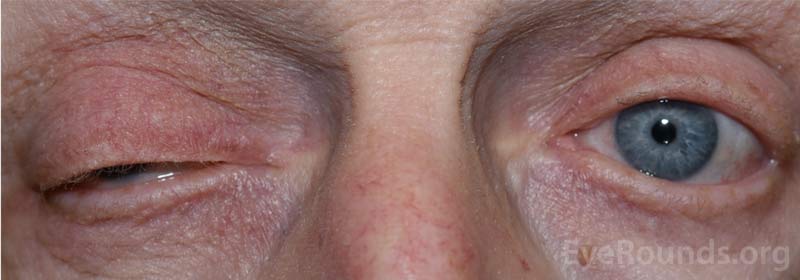
Rysunek 1: Zdjęcie zewnętrzne przedstawiające opadanie powieki prawej górnej.
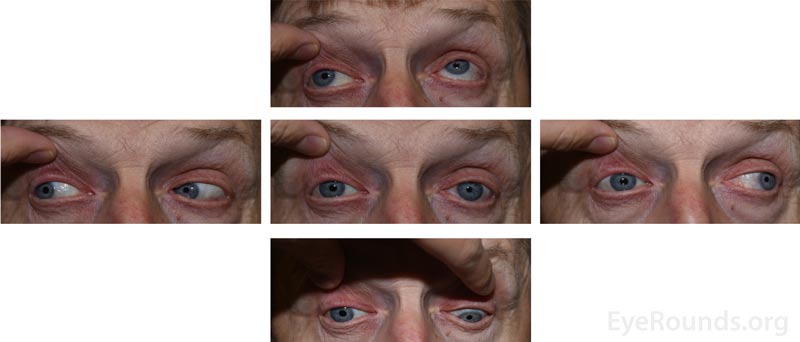
Rysunek 2: Zewnętrzne zdjęcia z pięcioma spojrzeniami przedstawiające zmniejszoną ruchliwość prawego oka we wszystkich kierunkach z wyjątkiem odwodzenia.
Badanie z użyciem lampy szczelinowej
- Powieki / rzęsy: całkowite opadanie powiek
- Spojówka / twardówka: czyste i ciche
- Rogówka: przejrzysta
- Komora przednia: głęboka i cicha
- Tęczówka: normalna architektura
- Soczewka: soczewka wewnątrzgałkowa tylnej komory (PCIOL)
- OS
- Powieki / rzęsy: normalne
- Spojówka / twardówka: czyste i ciche
- Rogówka: czysta
- Komora przednia: głęboka i cicha
- Tęczówka : Normalna architektura
- Soczewka: PCIOL
Badanie rozszerzonego dna oka (DFE)
- OD:
- Ciało szkliste: D implant egzametazonu (Ozurdex®) dolny
- Dysk: normalna, cofnięta neowaskularyzacja dysku (NVD), glejoza
- Stosunek miseczki do krążka: 0,4
- Plamka plamka: cukrzycowy obrzęk plamki (DME) obecny, ale brak w obrębie jednego krążka o średnicy dołka
- Naczynia: bez większych okluzji, osłabione
- Obwód: połączony z bliznami PRP
- System operacyjny:
- Ciało szkliste: Deksametazon (Ozurdex®) implant dolny
- Dysk: normalny
- Stosunek miseczki do krążka : 0.4
- Plamka plamka: brak klinicznie istotnego obrzęku plamki
- Naczynia: bez większych okluzji, osłabione
- Obwód: ciężkie blizny PRP
Diagnostyka różnicowa
- Myasthenia gravis
- Choroba tarczycy oczu
- Przewlekła postępująca oftalmoplegia zewnętrzna
- Oftalmoplegia wewnątrzjądrowa
- Odchylenie skośne
- Niedokrwienie mikronaczyniowe wtórne do cukrzycy
- Ucisk przez masę (np. guz lub ropień)
- Przetoka jamista tętnicy szyjnej
- Choroba demielinizacyjna (np. stwardnienie rozsiane)
- Choroba ziarniniakowa (np. sarkoidoza)
- Olbrzymiokomórkowe zapalenie tętnic (lub inne typy zapalenia naczyń)
- Kiła nerwowa
- Zakrzepica zatoki jamistej
- Niedawna historia operacji mózgu
- Efekt uboczny leków (np. infliksymab)
- Uraz
- Tętniak
- Udar
KURS KLINICZNY
Prezentacja była zgodna z wtórnym porażeniem nerwu trzeciego z oszczędzeniem prawego źrenicy na źle kontrolowane nadciśnienie i cukrzycę. Poprzednie badanie neurologiczne cztery miesiące wcześniej dało wynik negatywny w kierunku guza, tętniaka lub udaru. Stwierdzono, że porażenie nerwu trzeciego miało charakter niedokrwienny i zastosowano surowe środki ostrożności dotyczące powrotu, takie jak progresja objawów lub zajęcie źrenicy. Podczas ponownej wizyty po trzech miesiącach opadanie powieki prawej górnej i deficyty ruchliwości ustąpiły całkowicie. Zachęcono go do omówienia leczenia cukrzycy i nadciśnienia tętniczego ze swoim lekarzem pierwszego kontaktu oraz do kontynuowania współpracy z okulistą w zakresie postępowania z PDR.
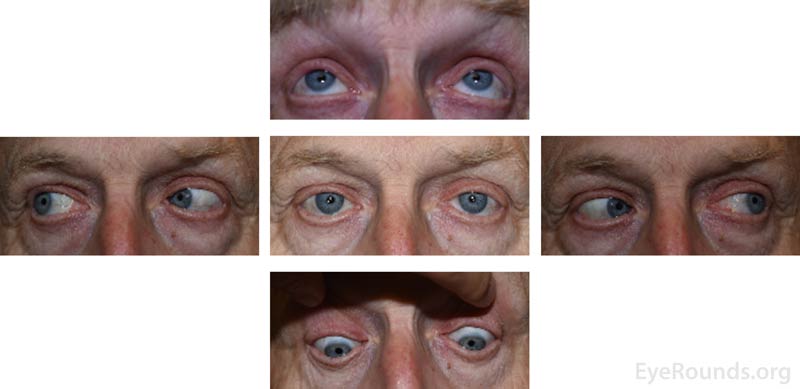
Ryc. 3: Zewnętrzne zdjęcia 5-spojrzeniowe wykonane podczas wizyty kontrolnej cztery miesiące po wystąpieniu objawów przedstawiających pełne pozagałkowe ruchliwość i brak obustronnego opadania powieki.
DIAGNOZA
Prawostronne niedokrwienne porażenie nerwu czaszkowego III z oszczędzeniem źrenicy
DYSKUSJA
Etiologia / epidemiologia
Nabyte porażenie nerwu trzeciego, często objawiające się opadaniem powieki i okiem w pozycji „do dołu i na zewnątrz”, ma szeroką diagnostykę różnicową obejmującą uszkodzenia mikronaczyń, guzy, tętniaki, po neurochirurgii i urazy. Szacuje się, że częstość nabytego porażenia nerwu trzeciego wynosi około 4 na 100 000, przy czym najczęstszą przyczyną jest niedokrwienie mikronaczyniowe, które stanowi 42% przypadków.
Tętniak jako przyczyna porażenia nerwu trzeciego szacowano wcześniej na 10-30%, ale nowsze szacunki wskazują, że jego częstość wynosi około 6%. Guzy stanowią około 11% przypadków porażenia nerwu trzeciego, podczas gdy urazy stanowią około 12% przypadków. Kiedy dochodzi do porażenia nerwu trzeciego bez zajęcia źrenicy, jest to bardziej wskazujące na niedokrwienie mikronaczyniowe, powikłanie często obserwowane u źle leczonych diabetyków. Ponadto inną ważną przyczyną niedokrwiennego porażenia nerwu trzeciego jest zapalenie naczyń, zwłaszcza olbrzymiokomórkowe zapalenie tętnic (GCA).
Patofizjologia
Niedokrwienie mikronaczyniowe wtórne do cukrzycy jest spowodowane uszkodzeniem nerwów obwodowych i utratą przepływ krwi. Uszkodzenie nerwów obwodowych jest końcowym skutkiem uszkodzenia osmotycznego spowodowanego akumulacją sorbitolu i końcowymi produktami zaawansowanej glikacji (AGE). AGE prowadzą do stresu oksydacyjnego głównie poprzez aktywację oksydazy NADPH, a to z kolei może prowadzić do apoptozy dotkniętych nią tkanek nerwowych, takich jak komórki Schwanna, włókna nerwowe i komórki śródbłonka naczynia krwionośnego. Niedokrwienie początkowo uszkadza środkowe włókna ruchowe nerwu czaszkowego III. Uważa się, że ma to miejsce, ponieważ tętnica zaopatrująca nerw czaszkowy III jest zlokalizowana centralnie. Natomiast włókna przywspółczulne przemieszczają się powierzchownie wzdłuż przyśrodkowej części nerwu czaszkowego III. Włókna przywspółczulne, które pośredniczą w zwężeniu źrenicy, zaczynają się w jądrze Edingera-Westphala, a ich aksony poruszają się wzdłuż obwodu nerwu czaszkowego III, tworząc synapsę z komórkami pozwojowymi w zwoju rzęskowym (patrz ryc. 4). W zwoju rzęskowym znajdują się aksony, które wchodzą do oka przez krótkie nerwy rzęskowe, które unerwiają zwieracz źrenic, mięsień prowadzący do zwężenia źrenicy. W przypadku porażenia mikronaczyniowego trzeciego nerwu, ponieważ przywspółczulne włókna nerwowe znajdują się najdalej od niedokrwionego naczynia krwionośnego, w większości przypadków następują one znacznie później lub są całkowicie oszczędzone. Skutkuje to porażeniem trzeciego nerwu z nierozszerzoną i reaktywną źrenicą.
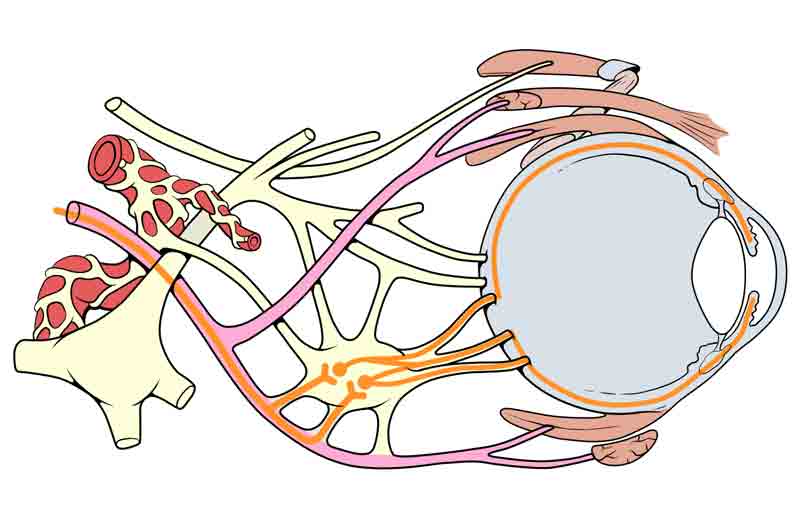
Rysunek 4: Wykorzystano za zgodą, Patrick J. Lynch, ilustrator medyczny; C. Carl Jaffe, MD, kardiolog. https://creativecommons.org/licenses/by/2.5/. Schemat anatomiczny przedstawiający bliskość włókien przywspółczulnych nerwu okoruchowego. Zwróć uwagę, że w zwoju rzęskowym występuje synapsa przywspółczulna, a włókna nerwu pozwojowego przemieszczają się, aby unerwić mięsień zwieracza źrenicy, umożliwiając zwężenie źrenicy.
Oznaki / Objawy
Trzecie porażenie nerwu często objawia się okiem w pozycji uprowadzonej i obniżonej („w dół i na zewnątrz”) z powodu swobodnego działania bocznego prostego i górnego skośnego mięśnie. Pacjent często doświadcza obuocznego podwójnego widzenia, jeśli powieka nie jest całkowicie ptotyczna i blokuje oś widzenia. Ponieważ przywspółczulne włókna nerwowe są zwykle oszczędzane, źrenica jest zwykle nierozszerzona i reaguje na światło. Jedną z poważniejszych przyczyn porażenia nerwu trzeciego jest tętniak tętnicy łączącej tylnej, który często objawia się rozszerzeniem źrenicy. Ten scenariusz kliniczny jest często określany jako „reguła źrenicy”, co oznacza, że rozszerzenie źrenicy w przypadku porażenia nerwu trzeciego jest złowieszczym objawem często związanym ze zmianą ucisku. Należy jednak zauważyć, że zasada ucznia nie zawsze obowiązuje. Pacjenci z tętniakami mogą zgłaszać się bez zajęcia źrenicy, a pacjenci z mikronaczyniowym niedokrwiennym porażeniem nerwu trzeciego mogą mieć zajęcie źrenicy. W przypadku niejednoznacznego badania lub wywiadu medycznego niezgodnego z chorobą mikronaczyń, rozsądnie jest wykonać obrazowanie, aby wykluczyć przyczyny, takie jak tętniak lub guz.
Badania / badania laboratoryjne
Podczas diagnozowania porażenia nerwu trzeciego wykonuje się pełne badanie oczu, w tym reaktywność źrenic, motorykę zewnątrzgałkową, ustawienie powieki i konfrontacyjne pola widzenia. Dodatkowo należy ocenić wszystkie nerwy czaszkowe (2). Jeśli podejrzewa się miastenię, należy wykonać test lodowy lub test Tensilon (dalsze szczegóły dotyczące badania myasthenia gravis można znaleźć tutaj). Jeśli podejrzewa się GCA, ważne jest uzyskanie poziomu białka C-reaktywnego, szybkości sedymentacji erytrocytów i liczby płytek krwi. Jeśli podejrzewa się chorobę niedokrwienną, należy ostrożnie ocenić ciśnienie krwi pacjenta, poziom glukozy we krwi na czczo i hemoglobinę A1c. Jeśli pacjent jest dzieckiem, należy zlecić wykonanie morfologii krwi z rozmazem w celu oceny dyskrazji krwi.
Obrazowanie
Praktyki obrazowania w przypadku podejrzenia niedokrwiennego porażenia nerwu trzeciego z oszczędzeniem źrenic są obecnie przedmiotem debaty. Niektóre źródła sugerują wykonanie TK głowy lub angiogramu TK i zamawiają MRI głowy tylko wtedy, gdy TK głowy lub angiogram TK są niedostępne lub przeciwwskazane. Jednak najczęściej stosowaną metodą wstępnego obrazowania jest MRI. W przypadku podejrzenia krwotoku podpajęczynówkowego lub urazu, preferowaną metodą może być badanie TK. pacjent ma więcej niż 10 lat, a poprzednie badania obrazowe są niejednoznaczne. Badania wykazały, że neurolodzy częściej niż okuliści zlecają obrazowanie MRI u pacjentów z porażeniem nerwu trzeciego.
d Decyzja o zamówieniu MRI pacjenta z porażeniem nerwu trzeciego oszczędzającego źrenicę zależy od historii choroby. Niektóre badania sugerują, że zlecenie MRI trzeciego porażenia nerwu powinno być wykonane u pacjentów bez cukrzycy lub nadciśnienia w wywiadzie, ponieważ przyczyna niezwiązana z niedokrwieniem jest prawdopodobnie wyższa bez czynników ryzyka. Natomiast pacjentów z podejrzeniem niedokrwiennego porażenia nerwu trzeciego, u których w wywiadzie występowała cukrzyca lub nadciśnienie, można początkowo obserwować z opcją obrazowania MRI, jeśli po trzech miesiącach nie nastąpiła poprawa. Wykazano, że rezonans magnetyczny jako test diagnostyczny ma pewną użyteczność kliniczną, w jednym badaniu uzyskano rezonans magnetyczny mózgu 43 pacjentów z porażeniem nerwu trzeciego z oszczędzeniem źrenicy i wykazującym możliwą do zidentyfikowania przyczynę w 25 przypadkach.
Leczenie / Postępowanie / Wytyczne
Leczenie niedokrwiennego porażenia nerwu trzeciego jest obserwacją oczekującą, ponieważ stan ten najczęściej ustępuje samoistnie, a uwagę zwraca się na czynniki ryzyka. Odpowiednie interwencje obejmują kontrolę poziomu glukozy we krwi, ciśnienia krwi i poziomu lipidów. Podczas gdy niedokrwienne porażenie nerwu trzeciego może powodować osłabienie pacjentów, objawy całkowicie ustępują u 80–85% pacjentów w okresie od trzech do sześciu miesięcy. Jeśli jednak stan nie ustąpi lub pacjent pragnie złagodzenia objawów w międzyczasie, istnieje kilka opcji leczenia. Opcje postępowania w przypadku podwójnego widzenia obejmują zamknięcie chorego oka plastrem lub matową soczewką lub umieszczenie pryzmatu Fresnela, gdy przyśrodkowy odbyt nadal ma funkcję resztkową. Należy jednak zauważyć, że łatanie jest czasami odradzane u dzieci poniżej ośmiu lat ze względu na ryzyko rozwoju niedowidzenia, a stosowanie pryzmatów nie jest w ogóle zalecane u dzieci przez okulistów dziecięcych z University of Iowa.
Toksyna botulinowa na odbytnicę boczną jest kolejną opcją w ostrej fazie porażenia nerwu trzeciego i wykazano, że jest szczególnie przydatna w pojedynczych przypadkach zajęcia przyśrodkowego odbytnicy. Toksyna działa osłabiając boczną część prostą, równoważąc paraliż przyśrodkowej części odbytu.Terapia toksyną botulinową jest rzadziej wskazana w przypadku zaburzeń równowagi pionowej mięśni, ponieważ wykazano, że ma więcej powikłań, a mianowicie osłabienie lub sztywność mięśni.
Jeśli leczenie niechirurgiczne zawodzi, a pacjent nie ustąpi w ciągu sześciu miesięcy, można wykonać operację zeza (19). Udokumentowana stabilność resztkowych deficytów ruchliwości zewnątrzgałkowej jest pożądana przed przystąpieniem do operacji korekcyjnej. Operację powiek można również wykonać w celu skorygowania resztkowej opadającej powieki związanej z porażeniem nerwu trzeciego (20). W przypadku porażenia nerwu trzeciego można zastosować wiele różnych metod operacyjnych w zależności od stopnia porażenia. Opcje obejmują resekcję spojówki mięśniowej Müllera (MMCR), przesunięcie dźwigni i podwieszkę czołową, jak omówiono w tym powiązanym artykule EyeRounds.
EPIDEMIOLOGIA LUB ETIOLOGIA
|
ZNAKI
|
OBJAWY
|
LECZENIE / ZARZĄDZANIE
|