Przypadek celiakii i wskazówki diagnostyczne
Komentarz Josha Olsteina, naczelnego rezydenta chorób wewnętrznych NYU
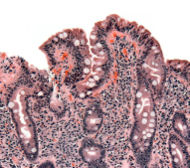
Panie J jest 56-letnim kaukaskim dżentelmenem, który skarżył się, że „Po prostu nie mogę zrobić tego, co kiedyś. Po prostu nie mam energii”. Opisuje siebie jako serdecznego faceta, który nigdy nie miał problemu ze swoim poziomem energii aż do około roku temu. Chociaż nie zauważył żadnej utraty wagi, zaprzeczył jakiemukolwiek przybieraniu na wadze pomimo zjadanych przez niego porcji przypominających drwala (bez szacunku drwal publiczność). Zaprzeczył innym dolegliwościom systemowym. Jego przeszłość medyczna i społeczna jest niepowiązana i nie przedstawia żadnej istotnej rodzinnej historii choroby, w szczególności zaprzecza jakiejkolwiek historii nowotworu. Badanie przedmiotowe ujawnia dobrze rozwiniętą osobę bez niczego poza normalnym zakresem, z wyjątkiem niewielkiej bladości spojówek. W badaniu laboratoryjnym stwierdzono znaczną niedokrwistość mikrocytarną i łagodne zapalenie transamin. Trzy próbki kału przesłane do oceny krwi utajonej były ujemne. Mimo to, pacjent został poddany kolonoskopii, która ujawniła polip esicy 3 mm, oraz ezofagogastroduodenoskopię, która wydawała się normalna, z wyjątkiem łagodnego rumienia żołądka. Biopsje pobrano z jego żołądka i d środkowej części ciała, większego wygięcia żołądka, jak również od normalnie wyglądającej błony śluzowej dwunastnicy. Histologiczny wygląd biopsji żołądka był prawidłowy, ale biopsje dwunastnicy wykazały poważne stępienie kosmków, przerost krypt z naciekiem limfocytarnym błony śluzowej. Patolog zasugerował, że wyniki były zgodne z celiakią, diagnozą potwierdzoną przez dodatnie przeciwciało przeciw transglutaminazie tkankowej IgA. Po ponownym przesłuchaniu pacjent nadal zaprzeczał jakimkolwiek objawom żołądkowo-jelitowym.
Zmienność i niespecyficzny charakter objawów występujących u pacjentów z celiakią często prowadzi do opóźnionych i przeoczonych diagnoz tego powszechnego stanu. Aż 85% przypadków pozostaje nierozpoznanych, przez co u wielu pacjentów występuje zwiększona zachorowalność i śmiertelność z powodu nieleczonej choroby. Najprawdopodobniej największą przeszkodą w rozpoznaniu celiakii jest brak rozważenia i zbadania tej choroby. Niedawno w badaniu opublikowanym w British Medical Journal opisano i zwalidowano narzędzie do podejmowania decyzji klinicznych, które jest bardzo czułe w wykrywaniu celiakii. Przed omówieniem tego artykułu, przyjrzyjmy się pokrótce niektórym podstawom dotyczącym celiakii.
Po raz pierwszy opisana w 1888 roku celiakia, znana również jako enteropatia wlewowa lub glutenowrażliwa, jest autoimmunologiczną chorobą zapalną wywoływaną przez gliadynę, składnik glutenu białkowego występującego w kilku różnych ziarnach (pszenica, jęczmień i żyto). Stan ten występuje najczęściej u osób pochodzenia północnoeuropejskiego, ale występuje na całym świecie i ma silne predyspozycje genetyczne. Typy HLA DQ2 i DQ8 są najczęściej związane z chorobą. W klasycznej chorobie ciągłe przyjmowanie produktów zawierających gluten prowadzi do zapalenia błony śluzowej, co może skutkować zespołem złego wchłaniania z niedoborami witamin i minerałów, utratą masy ciała i biegunką. Chociaż zaburzenia wchłaniania i biegunka są klasycznymi objawami celiakii, pacjenci tacy jak osoba opisana wcześniej mogą nie odczuwać biegunki, a nawet mogą mieć zaparcia. Wiele różnorodnych objawów pozajelitowych może również dominować lub komplikować obraz kliniczny celiakii. Należą do nich zaburzenia neuropsychiatryczne, niedokrwistość z niedoboru żelaza, zapalenie stawów, osteoporoza, nieprawidłowe wyniki testów czynności wątroby i bezpłodność. Inne zaburzenia autoimmunizacji są częstsze u osób z celiakią, w tym cukrzycą typu I, chorobami tarczycy i wątroby oraz opryszczkowym zapaleniem skóry. Powiązane autoprzeciwciała, a mianowicie przeciwciała przeciwko endomięśniowi i przeciwciała przeciwko transglutaminazie tkankowej, zostały dobrze scharakteryzowane i stają się coraz bardziej niezawodnymi pomocnikami w postawieniu diagnozy. Jednak „złotym standardem” pozostaje biopsja jelita cienkiego. Wyniki biopsji celiakii to atrofia kosmków związana z limfocytami śródnabłonkowymi i rozrostem krypt. Warto to zauważyć, biorąc pod uwagę zwiększoną częstość występowania selektywnego niedoboru IgA u pacjentów z celiakii warto upewnić się, że pacjent jest zdolny do wytwarzania IgA przed wykonaniem badań serologicznych na obecność przeciwciał IgA przeciwko endomysialnym i IgA przeciwko transglutaminazie tkankowej. U większości pacjentów następuje poprawa po usunięciu glutenu z diety.
W artykule, o którym wspomniałem wcześniej, oceniano charakterystykę narzędzia do podejmowania decyzji klinicznych, które ma być stosowane do określenia, kto powinien zostać poddany endoskopii z biopsją jelita cienkiego w celu oceny celiakii i obejmował prospektywnie 2000 pacjentów, którzy zostali skierowani na EGD z dowolnego powodu.U wszystkich pacjentów wykonano serologię pod kątem przeciwciał przeciwko transglutaminazie tkankowej (TTG) i wykonano biopsję jelita cienkiego. Pacjenci zostali sklasyfikowani jako osoby z wysokim lub niskim ryzykiem celiakii na podstawie obecności lub braku któregokolwiek z następujących objawów: utrata masy ciała, biegunka lub niedokrwistość. Ich narzędzie do podejmowania decyzji klinicznych zalecało wykonanie biopsji jelita cienkiego u każdego pacjenta z grupy wysokiego ryzyka lub z dodatnimi przeciwciałami anty TTG. W sumie zdiagnozowano 77 (3,9%) przypadków celiakii. Czułość i negatywna wartość predykcyjna samego testu przeciwciał wynosiła odpowiednio 90,9% i 99,6%. Czułość i negatywna wartość predykcyjna narzędzia do podejmowania decyzji klinicznych wyniosła odpowiednio 100% i 100%. Wyniki tego badania sugerują, że biopsja jelita cienkiego pacjentów z dodatnim wynikiem serologicznym lub cechami wysokiego ryzyka pozwoli uchwycić wszystkie przypadki celiakii, a biopsję można bezpiecznie odroczyć w przypadku osób z ujemnymi serologiami i brakiem cech wysokiego ryzyka.
Jak sugeruje towarzyszący artykuł redakcyjny, podejście to prawdopodobnie nie zmieni leczenia, ponieważ większość algorytmów diagnostycznych już uwzględnia te czynniki. Jednak badanie to mocno potwierdza naszą obecną praktykę kliniczną. Dopóki rozważamy i kontynuujemy badanie odpowiednich pacjentów pod kątem celiakii, diagnoza nie powinna nam umykać, a my powinniśmy być w stanie zapobiec lub zatrzymać rozwój znacznej chorobowości wśród osób cierpiących na celiakię.
Zdjęcie dzięki uprzejmości Wikipedii
Udostępnij: Twitter | Facebook | E-mail