Przebudowana terapia samochodowymi komórkami T zmniejsza skutki uboczne w pierwszym badaniu klinicznym
20 lutego 2020 r., Autor: personel NCI
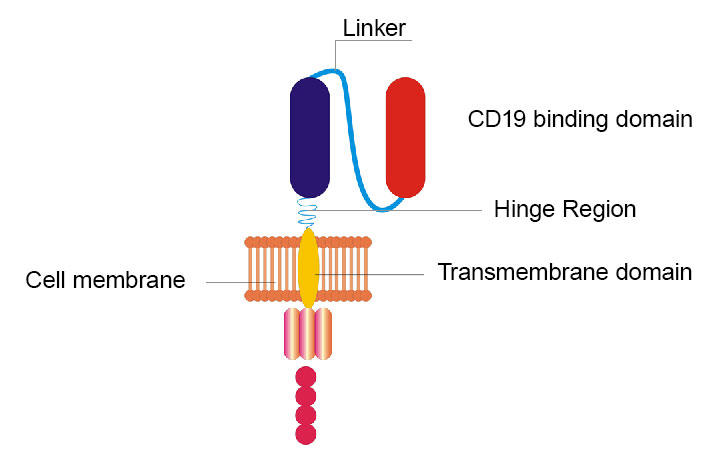
Badacze z NCI przemodelowali swój oryginalny samochód CD19, wymieniając zawias i domeny transbłonowe i zamiana domeny wiążącej CD19 z fragmentu białka znalezionego u myszy na podobny fragment znaleziony u ludzi.
W ciągu kilku dziesięcioleci naukowcy z NCI położyli rozległe prace nad powieścią leczenie, które ostatecznie przekształciło się w axicabtagene ciloleucel (Yescarta), terapię komórek T CAR dla dorosłych z chłoniakiem.
Chociaż terapia może prowadzić do długotrwałych remisji u niektórych pacjentów z bardzo zaawansowanym rakiem, może również powodować neurologiczne skutki uboczne, takie jak problemy z mową, drżenie, majaczenie i drgawki. Niektóre skutki uboczne mogą być poważne lub śmiertelne.
Tak więc w 2017 roku naukowcy z NCI poprawili swój oryginalny projekt komórek T CAR, mając na celu stworzenie bezpieczniejszej i skuteczniejszej terapii. Obecnie wyniki pierwszego badania klinicznego przebudowanych komórek CAR T sugerują, że mogły one częściowo osiągnąć swój cel.
Nowa terapia spowodowała znacznie mniej neurologicznych skutków ubocznych niż pierwotna terapia we wcześniejszym badaniu, ale był równie skuteczny. Odkrycia zostały zgłoszone 20 stycznia w Nature Medicine.
„To niezwykłe, że na 20 pacjentów biorących udział w tym badaniu tylko jeden miał poważne neurologiczne skutki uboczne” – powiedziała dr Jennifer Brudno, współpracownik naukowy z Centrum ds. Badania nad rakiem.
„Wydaje się, że jest to znaczący postęp w naszym obecnym rozumieniu tego, jak działają komórki CAR T i jak uczynić bezpieczniejszy CAR T” – powiedział dr med. David Maloney. dyrektor immunoterapii komórkowej w Fred Hutchinson Cancer Research Center, który nie brał udziału w badaniu.
Jednak badanie jest ograniczone przez niewielką liczbę zaangażowanych pacjentów i stosunkowo krótki czas śledzenia wyników pacjentów, dodał.
Komórki T otrzymują nowy CAR
Terapia komórkami T CAR polega na uzbrojeniu własnych limfocytów T pacjenta (rodzaj białych krwinek) w wyspecjalizowane białko zwane CAR lub chimeryczne receptor antygenu. Ten receptor pomaga limfocytom T znaleźć i zabić nowotwór.
Odnowiony CAR zespołu NCI różni się od oryginału na kilka sposobów. Na przykład wymieniono dwie sekcje (zwane domenami zawiasowymi i transbłonowymi) pierwotnego CAR. Kolejna sekcja, która pierwotnie składała się z fragmentu białka znalezionego u myszy, została zamieniona na podobny fragment znaleziony u ludzi. Ale, podobnie jak oryginał, nowy CAR celuje również w CD19, cząsteczkę, która wystrzeliwuje powierzchnię komórek chłoniaka.
We wcześniejszych badaniach laboratoryjnych naukowcy odkryli, że limfocyty T uzbrojone w nowy CAR spowalniają wzrost guzów u myszy. W porównaniu z oryginalnymi limfocytami CAR T, nowe limfocyty CAR T produkowały niższe poziomy substancji zwanych cytokinami.
Naukowcy nie do końca rozumieją, w jaki sposób limfocyty CAR powodują neurologiczne skutki uboczne, ale cytokiny mogą być częściowo winić. Cytokiny są również przyczyną zespołu uwalniania cytokin, innego potencjalnie zagrażającego życiu efektu ubocznego terapii limfocytami T.
Z tymi obiecującymi wynikami zespół posunął się naprzód, przeprowadzając pierwsze badanie na ludziach przebudowanych limfocytów CAR T.
Mniej cytokin, mniej neurologicznych skutków ubocznych
W nowym badaniu dr Brudno i jej koledzy podali nową terapię limfocytami T CAR 20 pacjentom z chłoniakiem z komórek B.
Ogólnie czterech pacjentów (20%) doświadczyło toksyczności neurologicznej: trzech miało łagodne skutki, a jeden (5%) doświadczył ciężkich skutków, które szybko ustąpiły po leczeniu sterydem (lekiem osłabiającym układ odpornościowy ).
We wcześniejszym badaniu pierwotnej terapii limfocytami T CAR z udziałem 22 osób z chłoniakiem z komórek B, 17 (77%) doświadczyło toksyczności neurologicznej – w tym 11 pacjentów (50%), u których wystąpiły ciężkie objawy.
Dwóch pacjentów (10%) w nowym badaniu i czterech (18%) w poprzednim badaniu miało ciężki zespół uwalniania cytokin. „Wydaje się korzystne, że podobne, ale trudno powiedzieć, czy występuje zdecydowanie rzadziej” w przypadku nowej terapii – powiedział dr Brudno.
Poziom cytokin był niższy we krwi pacjentów leczonych nową terapią niż u pacjentów, którzy otrzymali oryginalną terapię, stwierdzili naukowcy, co może wyjaśniać, dlaczego nowa terapia powodowała mniej neurologicznych skutków ubocznych.
W obu badaniach naukowcy zastosowali te same metody do oceny ciężkości Dr Brudno zauważył, że objawy toksyczności neurologicznej i zespołu uwalniania cytokin.
I chociaż istnieją inne podobieństwa między tymi dwiema próbami – na przykład zostały przeprowadzone w tym samym ośrodku – trudno jest porównać wyniki z niezależnych badań, powiedziała.
Nierozłączne komórki T CAR
Jednym z problemów związanych z obecnymi terapiami CAR z limfocytami T jest to, że komórki te nie wytrzymują zbyt długo w ciele pacjenta. Dzieje się tak częściowo dlatego, że ludzki układ odpornościowy widzi białka myszy jako nieznane i niszczy komórki CAR T.
Częścią celu zespołu było stworzenie komórek CAR T, które utrzymują się lub utrzymują się dłużej. Doszli do wniosku, że komórki T z CAR składającym się ze wszystkich ludzkich białek mogą trwać dłużej niż komórki z białkiem mysim zawierającym CAR.
Jeśli układ odpornościowy pacjenta zignoruje CAR złożony z ludzkich białek, to limfocyty CAR T mogą trwać dłużej i być bardziej efektywne, wyjaśnił dr Brudno.
Może tak być. do nowej terapii. Miesiąc po otrzymaniu leczenia we krwi pacjentów, którzy otrzymali nową terapię, odnotowano wyższy poziom limfocytów CAR T niż u pacjentów leczonych pierwotną terapią.
Te wyniki są „zachęcające” i powinny być zbadane w przyszłych badaniach, powiedział dr Maloney.
Chociaż nowe limfocyty CAR T wydają się przetrwać dłużej niż oryginalne limfocyty CAR T, nie wydają się one być bardziej skuteczne. W obu badaniach ponad połowa (55%) uczestników osiągnęło całkowitą remisję.
Jednak „pocieszające” jest „bardzo dobra skuteczność tego produktu z komórek T CAR, oprócz niskiej toksyczności” – powiedział dr Brudno powiedział.
Przekształcenie informacyjne
Terapia komórkami T CAR może prowadzić do różnorodnych efektów neurologicznych, od bardzo łagodnych do ciężkich i zagrażających życiu, wyjaśnił dr Brudno.
Te skutki uboczne są związane ze wszystkimi obecnie dostępnymi terapiami CAR z limfocytami T – dwoma, które są zatwierdzone przez FDA, a drugą oczekującą na zatwierdzenie przez FDA – zauważył dr Maloney. udies, wskaźniki ciężkiej toksyczności neurologicznej wahały się od 5% do 50%.
Inne badania kliniczne testują terapie limfocytami T CAR, które również zostały przeprojektowane, aby były bezpieczniejsze, zauważył dr Maloney. Powiedział, że nowe badanie NCI identyfikuje aspekty projektu komórek T CAR, o których wcześniej nie było wiadomo, że wpływają na toksyczność neurologiczną.
„Ale to, jak przełożyć to na nowy produkt komercyjny lub ulepszyć produkt komercyjny, to zupełnie inna kwestia” – powiedział. Wytwarzanie terapii z użyciem komórek T CAR dla każdego pacjenta jest złożonym i można to zrobić tylko w wysoce wyspecjalizowanych placówkach.
Na razie zespół NCI, kierowany przez dr. med. Jamesa Kochenderfera, koncentruje się na prowadzeniu badań klinicznych różnych terapii CAR z limfocytami T u osób z innym typem krwi rak, szpiczak mnogi.